Предлежанием плаценты называют ее непривычное прикрепление, в нижней области матки. При этом она перекрывает внутренний зев частично или полностью, располагаясь на пути рождающегося плода.
Патология встречается в 0.2-0.8% случаев от общего количества родов. У многорожавших женщин частота развития патологии возрастает до 75-80%.
При обнаружении предлежания плаценты во 2 триместре не стоит переживать слишком сильно, так как с увеличением роста матки плацента может сместиться вверх на 8-10 см. Такое смещение называется «миграция плаценты».
Причины
Четких данных о возникновении патологии не существует. К наиболее частым причинам относят:
- воспалительные заболевания (например, эндометрит);
- большое количество родов (более 2-3);
- аборты;
- наличие рубцов на матке, например, после операции кесарева сечения;
- миома матки;
- аномалии развития матки.
Большинство из этих причин вызывают структурные изменения эндометрия, которые нарушают нормальное прикрепление плодного яйца.
Также выделяют плодовые причины, которые обусловлены особенностями самого плодного яйца.
Симптомы предлежания плаценты
Основным и иногда единственным признаком предлежания плаценты выступает маточное кровотечение. Оно возникает внезапно, без сопровождения других симптомов. Чаще оно начинается на сроке 28-30 недель, так как в это время происходит интенсивное растяжение нижней части матки. Кровотечение характеризуется своими особенностями:
- не сопровождается болями;
- алого цвета;
- часто повторяется;
- возникает анемия у беременной.
Кровотечение во втором триместре чаще говорит о полном предлежании (полностью перекрывает маточный зев), а в конце беременности или первом периоде родов характерно для неполного предлежания (частично перекрывает зев). Выделяют еще низкое предлежание (плацента находится близко к маточному зеву).
Врач-гинеколог при акушерском исследовании может выявить:
- безболезненность при пальпации матки;
- тазовое предлежание плода;
- неправильное положение плода (косое или поперечное);
- отсутствие гипертонуса матки;
- высокое стояние предлежащей части плода.
С помощью УЗИ можно определить степень предлежания:
- 1 степень: край плаценты располагается возле маточного зева, на расстоянии 3-5 см (наиболее благоприятный вариант);
- 2 степень: край плаценты достает до зева, но его не перекрывает;
- 3 степень: край плаценты частично перекрывает маточный зев;
- 4 степень: плацента полностью перекрывает зев.
При данной патологии для профилактики кровотечения нужно избегать физических нагрузок, авиаперелетов и соблюдать половой покой.
Если у беременной возникает сильная анемия или геморрагический шок, то у ребенка может возникнуть острая гипоксия . Поэтому в случае обнаружения крови, нужно незамедлительно сообщить врачу-гинекологу.
Предлежание плаценты можно выявить и до появления кровотечения, так как скрининг с помощью УЗИ проводят обязательно в каждом триместре.
Диагностика
Наиболее точным и безопасным методом диагностики выступает УЗИ. Всем беременным проводят скрининговое исследование в каждом триместре, во время которого определяют и расположение плаценты.
Лечение предлежания плаценты
Лечение проводят в стационаре. Цель - остановка кровотечения. Если кровотечение отсутствует, а плацента расположена низко, то амбулаторно проводится профилактика гипоксии плода и задержки развития.
Немедикаментозная терапия
- Назначается постельный режим. Рекомендуется исключить физические нагрузки и половую жизнь.
Лекарственная терапия
- При незначительных кровянистых выделениях назначается медикаментозное лечение. Применяются токолитики (Гексопреналин, Фенотерол), глюкокортикоиды (аскорбиновая кислота 5% внутривенно) и средства, укрепляющие сосудистую стенку (дексаметазон внутримышечно и внутрь). Первая и последняя группа препаратов применяется на любом сроке. Глюкокортикоиды назначаются до 34 недель для профилактики респираторного дистресс-синдрома новорожденного (нарушение дыхания, обусловленное незрелостью легких у недоношенных детей).
- Также проводят терапию, направленную на профилактику анемии у беременной. Во время лечения необходимо проводить контроль расположения плаценты с помощью УЗИ.
Хирургическое лечение
- Если имеет место кровотечение объемом 250 мл и более, то показана экстренная операция кесарева сечения на любом сроке беременности.
Родоразрешение
При кровянистых выделениях родоразрешение проводят с помощью операции кесарева сечения.
При неполном предлежании и отсутствии кровотечения в начале родовой деятельности возможно ведение родов влагалищным путем. Но этот вопрос решается индивидуально и только врачом.
Возможные осложнения при предлежании плаценты
При предлежании плаценты могут возникнуть осложнения:
- Преждевременные роды (20% случаев).
- Угроза прерывания беременности.
- Обильное кровотечение.
- Анемия беременной из-за потери крови.
- Неправильное положение плода или тазовое предлежание. Возникает из-за того, что предлежащая плацента мешает головке опуститься в малый таз.
- Плотное прикрепление плаценты или истинное приращение (плацента врастает глубоко в мышечный слой матки и вызывает тем самым кровотечение). Это осложнение встречается редко, но заканчивается в основном удалением матки.
- Хроническая гипоксия и задержка развития плода. Возникает за счет пониженного кровоснабжения в нижнем маточном сегменте.
- Отслойка предлежащей плаценты. Сопровождается кровотечением, показано экстренное кесарево сечение. Наиболее опасно для плода.
Прогноз для матери и ребенка
При незначительном кровотечении и своевременной операции кесарева сечения прогноз благоприятный. Предлежание плаценты довольно опасная патология, поэтому рекомендуется обязательно проходить все обследования (особенно скрининговое УЗИ) и строго выполнять все назначения вашего врача акушера-гинеколога.
При обнаружении такой патологии в первом или втором триместре не стоит сильно волноваться, так как есть большая вероятность «миграции плаценты».
Некоторые исследования при беременности
В норме плацента прикреплена в самом верху матки, вдали от входа. Но иногда по разным причинам она смещается вниз к маточному зеву (так называется внутренняя часть входа в матку) и перекрывает его.
Чаще всего это смещение плаценты вызвано изменениями в стенке матки после абортов, выскабливаний и . К счастью, в большинстве случаев первоначально неправильное прикрепление может самопроизвольно нормализоваться ближе к сроку родов .
Основное проявление предлежания плаценты – безболезненное кровотечение из половых путей во второй половине беременности. При появлении таких симптомов надо немедленно обратиться к врачу и лечь в больницу.
Роды при этом возможны только путем кесарева сечения. При попытке естественных родов в большинстве случаев происходит преждевременная отслойка плаценты, сильное кровотечение и гибель плода.
Виды
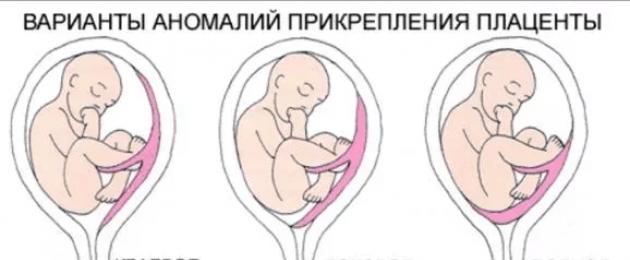
В зависимости от степени перекрытия маточного зева предлежание бывает разной степени:
- Полное – плацента полностью перекрывает маточный зев;
- Частичное – плацента перекрывает только часть зева. Образуется только перед родами, поскольку шейка матки расширяется и начинает раскрываться;
- Краевое – прикрепление плаценты по краю зева;
- Низкое расположение плаценты – без перекрытия зева, но на расстоянии менее 5 см от него.
Причины и факторы риска
Предлежание плаценты встречается в 0,3–0,5% случаев всех беременностей.
Причины его могут быть разными, чаще всего – это рубцовые изменения матки, так что плацента вынуждена расти от рубца в сторону неповрежденной ткани.
Повреждения матки с образованием рубцов могут быть вызваны любым механическим воздействием:
- Кесарево сечение. Риск предлежания плаценты увеличивается после кесарева сечения в 5 раз. После трех операций риск составляет уже 10%.
- Хирургические операции на матке: выскабливания, выкидыши, медицинские аборты.
- Любые исследования с проникновением в полость матки (гистерография, гистероскопия).
В некоторых случаях близкое расположение плаценты к маточному зеву бывает из-за ее больших размеров. Разрастание происходит в случае нехватки питательных веществ и кислорода в организме матери, во внешней среде, или когда потребность плаценты в кислороде повышена:
- Многоплодная беременность (двойня, тройня и более);
- Курение;
- Проживание на высокогорье.
Риск увеличивается с возрастом матери и количеством предыдущих беременностей. У женщин, которые уже имели предлежание плаценты в одной беременности, риск его повтора в следующую возрастает.
К счастью, плацента склонна перемещаться выше по матке с увеличением срока беременности. У большинства женщин с предлежанием плаценты, выявленным между 10 и 20 неделями, она принимает нормальное положение к началу третьего триместра.
Основной симптом – кровотечение
Основное проявление предлежания плаценты – это кровотечение. Обычно оно безболезненное, но иногда может сопровождаться сокращениями матки и схваткоподобными болями в животе.
Кровотечение бывает у 70–80% женщин с предлежанием плаценты. У большинства оно начинается после 30й недели, но не ранее 20й. Выраженность кровотечения может быть разной, от слабого до очень сильного.
Развитие кровотечения связано с изменениями, которые происходят в матке для подготовки к родам: ее нижняя часть (сегмент) истончается и растягивается. Истонченная нижняя стенка не может удержать в себе ворсины низко расположенной плаценты, они отрываются и кровоточат. В плаценте образуются небольшие отрывы, ухудшается ее питание, а значит и питание малыша.
Во время родов такая плацента отслаивается еще до рождения ребенка, он перестает получать питание, а тонкий мышечный слой нижнего сегмента не в состоянии пережать кровоточащие сосуды. Из-за этого у матери происходит большая кровопотеря и шок, а у малыша – гипоксия и гибель в родах.
Общая перинатальная смертность при предлежании плаценты составляет 2–3%, материнская 0,03%.
Как ставится диагноз
Главный способ диагностики – это . Более точный результат получается, если УЗИ проводят вагинальным датчиком (через влагалище). Обследование через брюшную стенку дает ошибку в 25% случаев.
В экстренных случаях, как при кровотечении, врач может поставить диагноз после пальцевого исследования. Однако такое исследование само по себе может спровоцировать кровотечение и небольшую отслойку части плаценты.
У 6% всех беременных на сроках между 10 и 20 неделями обнаруживается тот или иной вариант предлежания плаценты. Но к счастью, благодаря способности плаценты мигрировать (перемещаться) вверх у 90% из них диагноз снимается ближе к родам.
Какие могут быть осложнения
Подтвержденное предлежание плаценты (то есть когда ее положение не нормализовалось после 30 недели) часто сочетается с многочисленными осложнениями:
- Кровотечение в родах – развивается в большинстве случаев, из-за этого самостоятельные роды противопоказаны;
- Преждевременные роды – характерны для 50% беременных с предлежанием плаценты. Если новорожденный сильно недоношенный, высока вероятность его гибели;
- Преждевременная отслойка плаценты.
Матери с предлежанием плаценты чаще нуждаются в переливании крови, у них выше вероятность послеродового эндометрита (воспаление матки).
У новорожденных чаще встречаются врожденные аномалии (отклонения развития), низкий вес, желтуха, нарушения дыхания, они чаще нуждаются в реанимации и дольше остаются в роддоме. После выписки у них выше риск задержки психического развития и внезапной младенческой смерти.
Кроме того, предлежание плаценты часто сочетается с другими осложнениями беременности:
- Приращение плаценты – врастание ее ворсин в глубокие слои матки, так что при родах плацента не может отделиться. Часто это приводит к необходимости удаления матки, даже при кесаревом сечении;
- Преждевременный разрыв плодного пузыря – может быть результатом кровотечения из предлежащей плаценты;
- Тазовое или другое неправильное предлежание плода – связано с тем, что плацента находится в нижней, а не в верхней части матки;
- Задержка внутриутробного развития плода и другие.
Ведение беременности с предлежанием плаценты
В отсутствие кровотечения срочной необходимости ложиться в больницу нет. Если предлежание выявлено на 20–27 неделе, высока вероятность миграции (перемещения) плаценты выше, в нормальное место расположения.
Для избежания мелких отрывов плаценты и кровотечения будущая мама должна соблюдать постельный режим или по крайней мере ограничить ежедневную физическую активность. Рекомендуется воздерживаться от сексуальных контактов, гимнастика для беременных также противопоказана.
При начале кровотечения независимо от его тяжести будущей маме необходимо срочно вызвать врача и лечь в больницу. Если кровотечение повторяется два и более раза за беременность, в больнице скорее всего придется пробыть до самых родов во избежание острой массивной кровопотери и отслойки плаценты.
В тяжелых случаях в больнице могут начать подготовку плода к досрочным родам путем введения специальных лекарств.
Роды при всех видах предлежания плаценты и в большинстве случаев ее низкого расположения проводят путем операции кесарева сечения. Самостоятельные роды противопоказаны из-за почти стопроцентной вероятности осложнений: кровотечения, отслойки плаценты, гипоксии и гибели плода.
Дата кесарева сечения выбирается заранее, на срок не позднее 36 недели. В случае острого сильного кровотечения может потребоваться провести операцию экстренно, независимо от срока беременности.
Расположение плаценты: норма и патология, причины аномалий, симптомы и возможные осложнения, диагностика и лечение. Роды и меры предосторожности
Плацента — это орган, расположенный в матке и функционирующий только во время беременности. Именно благодаря ему становится возможным нормальное развитие беременности до самых родов, поэтому важно, чтобы плацента "работала" нормально. При этом имеет значение не только правильное строение плаценты, но и правильное ее расположение. Предлежание плаценты — серьезное осложнение беременности, которое, к счастью, встречается не очень часто.
Плацента закладывается в самом начале беременности и полностью формируется . Она обеспечивает питание плода, выведение продуктов обмена веществ, а также выполняет для него функцию легких, т.к. именно через плаценту плод получает кислород, необходимый для его жизни. Кроме того, плацента является настоящей "гормональной фабрикой": здесь образуются гормоны, обеспечивающие сохранение, нормальное развитие беременности, рост и развитие плода.
Плацента состоит из ворсин — структур, внутри которых проходят сосуды. По мере развития беременности количество ворсин, а соответственно, и количество сосудов постоянно растет.
Расположение плаценты: норма и патология
Со стороны матки в месте прикрепления плаценты имеется утолщение внутренней оболочки. В ней образуются углубления, которые образуют межворсинчатое пространство. Некоторые ворсины плаценты срастаются с материнскими тканями (они называются якорными), остальные же погружены в материнскую кровь, заполняющую межворсинчатое пространство. К перегородкам межворсинчатых пространств и крепятся якорные ворсины плаценты, в толще перегородок проходят сосуды, которые несут артериальную материнскую кровь, насыщенную кислородом и питательными веществами.
Ворсины плаценты выделяют специальные вещества — ферменты, которые "расплавляют" мелкие артериальные сосуды, несущие материнскую кровь, в результате чего кровь из них изливается в межворсинчатое пространство. Именно здесь и происходит обмен между кровью плода и матери: с помощью сложных механизмов в кровь плода поступают кислород и питательные вещества, а в кровь матери — продукты обмена плода. Соединение плода с плацентой осуществляется при помощи пуповины. Один ее конец прикрепляется к пупочной области плода, другой — к плаценте. Внутри пуповины проходят две артерии и вена, несущие кровь соответственно от плода к плаценте и обратно. По вене пуповины к плоду течет богатая кислородом и питательными веществами кровь, а по артериям течет венозная кровь от плода, содержащая углекислоту и продукты обмена веществ.
В норме плацента располагается ближе к дну матки по передней или, реже, задней ее стенке. Это обусловлено более благоприятными условиями для развития плодного яйца в этой области. Механизм выбора места прикрепления плодного яйца до конца не ясен: существует мнение, что в выборе места играет роль сила гравитации — например, если женщина спит на правом боку, то яйцо прикрепляется к правой стенке матки. Но это лишь одна из теорий. Однозначно можно сказать лишь то, что плодное яйцо не прикрепляется в неблагоприятные для этого места, например в места расположения миоматозных узлов или в места повреждения внутренней оболочки матки в результате предыдущих выскабливаний. Поэтому встречаются и другие варианты расположения плаценты, при которых плацента формируется ближе к нижней части матки. Выделяют низкое расположение плаценты и предлежание плаценты.
О низком расположении плаценты говорят, когда нижний край ее находится на расстоянии не более 6 см от внутреннего зева шейки матки. Диагноз этот устанавливается, как правило, во время УЗИ. Причем во втором триместре беременности частота данной патологии примерно в 10 раз выше, чем в третьем триместре. Объяснить это довольно просто. Условно данное явление называют "миграцией" плаценты. На самом же деле происходит следующее: ткани нижней части матки, очень эластичные, с увеличением срока беременности подвергаются значительному растяжению и вытягиваются вверх. В результате этого нижний край плаценты как бы перемещается кверху, и в результате расположение плаценты становится нормальным.
Предлежание плаценты — более серьезный диагноз. На латинском языке это состояние называется placenta praevia. "Pre via" в дословном переводе означает перед жизнью. Иначе говоря, термин "предлежание плаценты" означает, что плацента находится на пути появления новой жизни.
Предлежание плаценты бывает полное или центральное, когда вся плацента располагается в нижней части матки и полностью перекрывает внутренний зев шейки матки. Кроме того, встречается частичное предлежание плаценты. К нему относится краевое и боковое предлежание. О боковом предлежании плаценты говорят, когда до 2/3 выходного отверстия матки закрыты тканью плаценты. При краевом предлежании плаценты закрыто не более l/3 отверстия.
Причины аномалий
Основной причиной аномалий прикрепления плаценты являются изменения внутренней стенки матки, в результате чего нарушается процесс прикрепления оплодотворенной яйцеклетки.
Эти изменения чаще всего обусловлены воспалительным процессом матки, возникающим на фоне выскабливания полости матки, аборта или связанного с инфекциями, передающимися половым путем. Кроме того, предрасполагает к развитию подобной патологии плаценты деформация полости матки, обусловленная либо врожденными аномалиями развития этого органа, либо приобретенными причинами — миома матки (доброкачественная опухоль матки).
Предлежание плаценты также может встречаться у женщин, страдающих серьезными заболеваниями сердца, печени и почек, в результате застойных явлений в органах малого таза, в том числе и в матке. То есть в результате этих заболеваний в стенке матки возникают участки с худшими, чем другие участки, условиями кровоснабжения.
Предлежание плаценты повторнородящих встречается почти в три раза чаще, чем у женщин, вынашивающими своего первенца. Это можно объяснить "багажом болезней", в том числе и гинекологических, которые приобретает женщина к возрасту .
Есть мнение, что данная патология расположения плаценты может быть связана с нарушением некоторых функций самого плодного яйца, в результате чего оно не может прикрепиться в наиболее благоприятном для развития участке матки и начинает развиваться в ее нижнем сегменте.
Осторожно, кровотечение!
Кровотечение при предлежании плаценты имеет свои особенности. Оно всегда наружное, т.е. кровь изливается наружу через канал шейки матки, а не скапливается между стенкой матки и плацентой в виде гематомы.
Начинаются такие кровотечения всегда внезапно, как правило, без видимой внешней причины, и не сопровождаются никакими болевыми ощущениями. Это отличает их от кровотечений, связанных с преждевременным прерыванием беременности, когда наряду с кровянистыми выделениями всегда имеются схваткообразные боли.
Часто кровотечение начинается в покое, ночью (проснулась "в луже крови"). Однажды возникнув, кровотечения всегда повторяются, с большей или меньшей частотой. Причем никогда нельзя предвидеть заранее, каким будет следующее кровотечение по силе и продолжительности.
После подобные кровотечения могут быть спровоцированы физической нагрузкой, половым актом, любым повышением внутрибрюшного давления (даже кашлем, натуживанием и иногда — осмотром гинеколога). В связи с этим осмотр на кресле женщины с должен проводиться с соблюдением всех мер предосторожности в условиях стационара, где можно оказать экстренную помощь в случае появления кровотечения. Само кровотечение опасно для жизни мамы и малыша.
Довольно часто предлежание плаценты может сочетаться с ее плотным прикреплением, в результате чего затрудняется самостоятельное отделение плаценты после родов.
Следует отметить, что диагноз предлежания плаценты, за исключением его центрального варианта, будет вполне корректным только ближе к родам, т.к. положение плаценты может измениться. Связано это все с тем же явлением "миграции" плаценты, за счет которого при растяжении нижнего сегмента матки в конце беременности и в родах плацента может отодвигаться от области внутреннего зева и не препятствовать нормальным родам.
Симптомы и возможные осложнения
Основными осложнениями и единственными проявлениями предлежания плаценты являются кровянистые выделения. В зависимости от вида предлежания кровотечение может возникать впервые в различные периоды беременности или в родах. Так, при центральном (полном) предлежании плаценты кровотечения нередко начинаются рано — во втором триместре беременности; при боковом и краевом вариантах — в третьем триместре или непосредственно в родах. Сила кровотечения также зависит от варианта предлежания. При полном предлежании кровотечения обычно более обильные, чем при неполном варианте.
Чаще всего кровотечения появляются при сроке беременности , когда наиболее выражена подготовительная активность нижнего сегмента матки. Но каждая пятая беременная с диагнозом предлежания плаценты отмечает появление кровотечения в ранние сроки (16-28 недель беременности).
С чем же связано появление кровотечения при предлежании плаценты? Во время беременности размеры матки постоянно увеличиваются. До беременности они сопоставимы с размерами спичечного коробка, а к концу беременности вес матки достигает 1000 г, а ее размеры соответствуют размерам плода вместе с плацентой, околоплодными водами и оболочками. Достигается такое увеличение, в основном, за счет увеличения в объеме каждого волокна, образующего стенку матки. Но максимальное изменение размера происходит в нижнем сегменте матки, который растягивается тем больше, чем ближе срок родов. Поэтому, если плацента расположена в этой области, то процесс "миграции" идет очень быстро, малоэластичная ткань плаценты не успевает приспособиться к быстро изменяющемуся размеру подлежащей стенки матки, и происходит на большем или меньшем протяжении. В месте отслойки происходит повреждение сосудов и, соответственно, кровотечение.
При предлежании плаценты довольно часто отмечается угроза прерывания беременности: повышенный тонус матки, боли внизу живота и в области поясницы. Нередко при таком расположении плаценты беременные страдают — стабильно сниженным давлением. А понижение давления, в свою очередь, снижает работоспособность, вызывает появление слабости, чувства разбитости, повышает вероятность развития обмороков, появления головной боли.
При наличии кровотечений часто выявляется анемия — снижение уровня гемоглобина в крови. Анемия может усугублять симптомы гипотонии, кроме того, дефицит кислорода, вызванный снижением уровня гемоглобина, неблагоприятно сказывается на развитии плода. Может наблюдаться отставание роста, синдром задержки роста плода (СЗРП). Кроме того, доказано, что дети, родившиеся от матерей, страдавших во время беременности анемией, на первом году жизни всегда имеют сниженный уровень гемоглобина. А это, в свою очередь, снижает защитные силы организма малыша и приводит к частым инфекционным заболеваниям.
В связи с тем, что плацента расположена в нижнем сегменте матки, плод часто занимает неправильное положение — поперечное или косое. Нередко встречается также плода, когда к выходу из матки обращены его ягодицы или ножки, а не головка, как обычно. Все это затрудняет или даже делает невозможным рождение ребенка естественным путем, без хирургической операции.
Диагностика предлежания плаценты
Диагностика этой патологии чаще всего не представляет затруднений. Он обычно устанавливается во втором триместре беременности на основании жалоб на периодически возникающие кровотечения без болевых ощущений.
Доктор на осмотре или во время УЗИ может выявить неправильное положение плода в матке. Кроме того, за счет низкого расположения плаценты нижележащая часть ребенка не может опуститься в нижнюю часть матки, поэтому характерным признаком также является высокое стояние предлежащей части ребенка над входом в малый таз. Конечно, современные врачи находятся в гораздо более выигрышном положении по сравнению со своими коллегами 20-30 лет назад. В то время акушерам-гинекологам приходилось ориентироваться только по этим признакам. После внедрения в широкую практику ультразвуковой диагностики задача значительно упростилась. Этот метод является объективным и безопасным; УЗИ позволяет с высокой степенью точности получить представление о расположении и перемещении плаценты. Для этих целей целесообразен трехкратный УЗИ-контроль в 16, 24-26 и в . Если по данным ультразвукового исследования не выявляется патологии расположения плаценты, врач при осмотре может выявить другие причины кровянистых выделений. Ими могут быть различные патологические процессы в области влагалища и шейки матки.
Наблюдение и лечение предлежания плаценты
Будущая мама, которой поставлен диагноз предлежания плаценты, нуждается в тщательном врачебном наблюдении. Особую важность приобретает своевременное проведение клинических исследований. При выявлении даже незначительно сниженного уровня гемоглобина или нарушений в системе свертывания крови женщине назначают препараты железа, т.к. в этом случае всегда есть риск быстрого развития анемии и кровотечения. При выявлении любых, даже незначительных, отклонений в состоянии здоровья необходимы консультации соответствующих специалистов.
Предлежание плаценты — грозная патология, одна из основных причин серьезных акушерских кровотечений. Поэтому в случае развития кровотечения все имеющиеся у женщины, даже небольшие, проблемы со здоровьем, могут усугубить ее состояние и привести к неблагоприятным последствиям.
Режим плюс диета
Если кровотечений нет, особенно при частичном варианте предлежания плаценты, женщина может наблюдаться в амбулаторных условиях.
В этом случае рекомендуется соблюдение щадящего режима: следует избегать физических и эмоциональных нагрузок, исключить сексуальные контакты. Необходимо спать не менее 8 часов в сутки, больше находиться на свежем воздухе.
В рационе обязательно должны быть продукты, богатые железом: гречневая крупа, говядина, яблоки и др. Обязательно достаточное содержание белка, т.к. без него даже при большом поступлении в организм железа гемоглобин будет оставаться низким: при отсутствии белка железо плохо усваивается. Полезно регулярно употреблять в пищу богатые клетчаткой овощи и фрукты, т.к. задержка стула может провоцировать появление кровянистых выделений. Слабительные средства при предлежании плаценты противопоказаны. Как и всем беременным, пациенткам с предлежанием плаценты назначаются специальные поливитаминные препараты. При соблюдении всех этих условий уменьшаются проявления всех описанных выше симптомов, сопутствующих в большинстве случаев предлежанию плаценты, а значит, обеспечиваются условия для нормального роста и развития ребенка. Кроме того, в случае появления кровотечений повышаются адаптационные возможности организма женщины, и кровопотеря переносится легче.
При наличии кровянистых выделений наблюдение и лечение беременных с предлежанием плаценты на сроках беременности свыше осуществляется только в акушерских стационарах, имеющих условия для оказания экстренной помощи в условиях реанимационного отделения. Даже если кровотечение прекратилось, беременная остается под наблюдением врачей стационара до срока родов.
В этом случае лечение проводится в зависимости от силы и длительности кровотечения, срока беременности, общего состояния женщины и плода. Если кровотечение незначительное, беременность недоношенная и женщина чувствует себя хорошо, проводится консервативное лечение. Назначаются строгий постельный режим, препараты для снижения тонуса матки, улучшения кровообращения. При наличии анемии женщина принимает препараты, повышающие уровень гемоглобина, общеукрепляющие препараты. Для снижения эмоционального напряжения используются успокаивающие средства.
Роды
При полном предлежании плаценты, даже при отсутствии кровотечения, проводится операция кесарева сечения на сроке беременности 38 недель, т.к. самопроизвольные роды в этом случае невозможны. Плацента расположена на пути выхода ребенка из матки, и при попытке самостоятельных родов произойдет полная ее отслойка с развитием очень сильного кровотечения, что грозит гибелью как плода, так и матери.
К операции также прибегают на любом сроке беременности при наличии следующих условий:
- предлежание плаценты, сопровождающееся значительным кровотечением, опасным для жизни;
- повторяющиеся кровотечения с анемией и выраженной гипотонией, которые не устраняются назначением специальных препаратов и сочетаются с нарушением состояния плода.
В плановом порядке операция кесарева сечения проводится при сочетании частичного предлежания плаценты с другой патологией даже при отсутствии кровотечения.
Если беременная с частичным предлежанием плаценты доносила беременность до срока родов, при отсутствии значительного кровотечения возможно, что роды произойдут естественным путем. При раскрытии шейки матки на 5-6 см врач окончательно определит вариант предлежания плаценты. При небольшом частичном предлежании и незначительных кровянистых выделениях проводится вскрытие . После этой манипуляции головка плода опускается и пережимает кровоточащие сосуды. Кровотечение прекращается. В этом случае возможно завершение родов естественным путем. При неэффективности проведенных мероприятий роды завершаются оперативно.
К сожалению, после рождения ребенка остается риск развития кровотечения. Это связано со снижением сократительной способности тканей нижнего сегмента матки, где располагалась плацента, а также с наличием гипотонии и анемии, которые уже упоминались выше. Кроме того, уже говорилось о нередком сочетании предлежания и плотного прикрепления плаценты. В этом случае плацента после родов не может самостоятельно полностью отделиться от стенок матки и приходится проводить ручное обследование матки и отделение плаценты (манипуляция проводится под общим наркозом). Поэтому после родов женщины, имевшие предлежание плаценты, остаются под пристальным контролем врачей стационара и должны тщательно выполнять все их рекомендации.
Нечасто, но все же бывают случаи, когда, несмотря на все усилия врачей и проведенную операцию кесарева сечения, кровотечение не останавливается. В этом случае приходится прибегать к удалению матки. Иногда это является единственным способом сохранить жизнь женщины.
Меры предосторожности
Следует также отметить, что при предлежании плаценты следует всегда иметь в виду возможность развития сильного кровотечения. Поэтому необходимо обговорить с врачом заранее, что делать в таком случае, в какой стационар ехать. Оставаться дома, даже если кровотечение необильное, опасно. Если предварительной договоренности нет, нужно ехать в ближайший родильный дом. Кроме того, при предлежании плаценты нередко приходится прибегать к переливанию крови, поэтому, если вам поставили такой диагноз, узнайте заранее, кто из родственников имеет ту же группу крови, что и вы, и заручитесь его согласием при необходимости сдать для вас кровь (родственник должен заранее сдать анализы на ВИЧ, сифилис, гепатиты).
Можно договориться в стационаре, где вы будете наблюдаться, чтобы ваши родственники заранее сдали для вас кровь. При этом необходимо заручиться гарантией того, чтобы кровь была использована именно для вас — и только если вам она не понадобится, ее передадут в общий банк крови. Было бы идеально, чтобы кровь сдавали для себя вы сами, но это возможно только в том случае, если ваше состояние не вызывает опасений, все показатели в норме и нет кровянистых выделений. Кровь для хранения можно сдать несколько раз в течение беременности, однако при этом также необходимы гарантии, что ваша кровь не будет использована без вашего ведома.
Хотя предлежание плаценты — серьезный диагноз, современная медицина позволяет выносить и родить здорового ребенка, но лишь при условии своевременной диагностики этого осложнения и при неукоснительном соблюдении всех назначений врача.
Когда все будет уже позади и вы с малышом окажетесь дома, постарайтесь правильно организовать свою жизнь. Старайтесь больше отдыхать, правильно питайтесь, обязательно гуляйте с малышом. Не забывайте о поливитаминах и препаратах для лечения анемии. По возможности, не отказывайтесь от грудного вскармливания. Это не только заложит фундамент здоровья малыша, но и ускорит восстановление вашего организма, т.к. стимуляция соска при сосании заставляет матку сокращаться, снижая риск послеродовых кровотечений и воспалений матки. Желательно, чтобы первое время вам кто-то помогал в уходе за ребенком и домашних делах, ведь ваш организм перенес непростую беременность, и ему необходимо восстановиться.
Евгения Назимова
врач акушер-гинеколог,
г. Москва
17.12.2007 00:07:52, Ольга
Врачи не любят этот диагноз и стараются убедиь прервать беременность еще вначале, когда на первом Узи установили предлежание. и не говорят, что все может измнится. Мне статья понравлась, подробная, нужная, в свое время я по крупицам собирала любую информацию обэтом осложнении. В заключении статья очень оптимистичная. очень нужные слова о возможности родить здорового ребенка не смотря ни на что. Я хочу еще ребенка и адеюсь, то такое осложнение не имеет тенденции к повторению.
Статья интересная, но не оставляет никакой надежды женщинам с предлежанием на то, что плацента примет свое нормальное положение к 30 неделям. У меня на 22 неделях было кровотечение, диагноз - полное предлежание. Так чере месяц плацента поднялась на 6 см. от внутреннего зева (нижняя граница нормы). Так что хотелось бы сказать, что предлежание - не окончательный диагноз в начале 2 триместра и ложится в стационар до родов не обязательно.
10.07.2006 13:21:58, Катюша
Но диагноз «предлежание плаценты» не повод для паники - он лишь означает, что будущей маме нужно бережно относиться к себе и не пренебрегать рекомендациями доктора.
При нормальном течении беременности плацента (орган, обеспечивающий поступление крови, а вместе с ней - кислорода и питательных веществ к плоду) обычно располагается в области дна (верхней части матки) или на стенках матки, чаще по задней стенке, с переходом на боковые стенки, т.е. в тех областях, где стенки матки лучше всего снабжаются кровью. На передней стенке плацента располагается несколько реже, так как передняя стенка матки подвергается значительно большим изменениям, чем задняя. Кроме того, расположение плаценты по задней стенке предохраняет ее от случайных травм.
Предлежание плаценты - это патология, при которой плацента располагается в нижних отделах матки по любой стенке, частично или полностью перекрывая область внутреннего зева - область выхода из матки. Если плацента только частично перекрывает область внутреннего зева, то это неполное предлежание, которое отмечается с частотой 70-80% от общего числа предлежаний. Если плацента полностью перекрывает область внутреннего зева, то это называют полным предлежанием плаценты. Такой вариант встречается с частотой 20-30%.
Бывает также низкое расположение плаценты, когда ее край находится на более низком уровне, чем это должно быть в норме, но не перекрывает область внутреннего зева.
Причины
Наиболее частыми причинами формирования низкого расположения или предлежания плаценты являются патологические изменения внутреннего слоя матки (эндометрия) вследствие воспаления, оперативных вмешательств (выскабливания, кесарева сечения, удаления миоматозных узлов -узлов доброкачественной опухоли матки и др.), многократных осложненных родов. Кроме того, нарушения прикрепления плаценты могут быть обусловлены:
- имеющейся миомой матки;
- эндометриозом (заболевание, при котором внутренняя оболочка матки - эндометрий - разрастается в нехарактерных местах, например, в мышечном слое);
- недоразвитием матки;
- истмико-цервикальнойнедостаточностью (состоянием, при котором шейка матки не выполняет свою запирательную функцию, она приоткрывается и плодное яйцо не удерживается);
- воспалением шейки матки;
- многоплодной беременностью.
В связи с этими факторами плодное яйцо, попадающее в полость матки, после оплодотворения не может своевременно имплантироваться в верхних отделах матки, и этот процесс осуществляется только тогда, когда плодное яйцо опустилось уже в ее нижние отделы. Следует отметить, что пред-лежание плаценты более характерно для повторно беременных женщин, чем для первородящих.
Как проявляется предлежание плаценты?
Наиболее частым проявлением предлежания плаценты являются повторяющиеся кровотечения из половых путей. Кровотечения могут возникать в различные периоды беременности, начиная с самых ранних ее сроков. Однако чаще всего они наблюдаются во второй половине беременности. В последние недели беременности, когда сокращения матки становятся более интенсивными, кровотечения могут усиливаться.
Причина кровотечений заключается в повторяющейся отслойке плаценты, которая не способна растягиваться вслед за растяжением стенки матки при прогрессировании беременности или начале родовой деятельности. При нормальном расположении плацента расположена в таких участках матки, которые подвергаются наименьшему растяжению. При этом плацента частично отслаивается, и кровотечение происходит из сосудов матки. Плод не теряет кровь. Однако ему угрожает кислородное голодание, так как отслоившаяся часть плаценты не участвует в газообмене.
Провоцирующими факторами возникновения кровотечения при предлежании плаценты или низком ее прикреплении могут быть: физическая нагрузка, резкое кашлевое движение, влагалищное исследование, половой акт, повышение внутрибрюшного давления при запоре, тепловые процедуры (горячая ванна, сауна).
При полном предлежании плаценты кровотечение часто появляется внезапно, т.е. без провоцирующих факторов, без болевых ощущений, и может быть очень обильным. Кровотечение может прекратиться, но спустя некоторое время возникнуть вновь, а может продолжаться в виде скудных выделений. В последние недели беременности кровотечение возобновляется и/или усиливается.
При неполном предлежании плаценты кровотечение может начаться в самом конце беременности, однако чаще это происходит в начале родов. Сила кровотечения зависит от величины предлежащего участка плаценты. Чем больше предлежит плацентарной ткани, тем раньше и сильнее начинается кровотечение.
Повторяющиеся кровотечения при беременности, осложненной предлежанием плаценты, в большинстве случаев приводят к развитию анемии -снижению количества гемоглобина в крови.
Беременность при предлежании плаценты часто осложняется угрозой прерывания; это обусловлено теми же причинами, что и возникновение неправильного расположения плаценты. Преждевременные роды чаще всего имеют место у пациенток с полным предлежанием плаценты.
Для беременных с предлежанием плаценты характерно наличие пониженного артериального давления, что встречается в 25-34% случаев,
Ведение беременных в акушерском стационаре предусматривает при необходимости - применение лекарств, обеспечивающих устранение сократительной деятельности матки.
Гестоз (осложнение беременности, характеризующееся нарушением работы всех органов и систем будущей мамы, ухудшением маточно-плацентарного кровообращения, чаще проявляющееся повышением артериального давления, появлением белка в моче, отеков) также не является исключением для беременных с предлежанием плаценты. Это осложнение, протекающее на фоне нарушения функции ряда органов и систем, а также с явлениями нарушений свертываемости крови, в значительной степени ухудшает характер повторяющихся кровотечений.
Предлежание плаценты часто сопровождается плодово-плацентарной недостаточностью (плоду поступает недостаточно кислорода и питательных веществ) и задержкой развития плода. Отслоившаяся часть плаценты выключается из общей системы маточно-плацентарного кровообращения и не участвует в газообмене. При предлежании плаценты нередко формируется неправильное положение плода (косое, поперечное) или тазовое предлежание, которые, в свою очередь,сопровождаютсяопределеннымиосложнениями.
Что такое «миграция плаценты»
В акушерской практике широко укоренился термин «миграция плаценты», который, на самом деле, не отражает реальной сущности происходящего. Изменение расположения плаценты осуществляется за счет изменения строения нижнего сегмента матки в процессе беременности и направленности роста плаценты в сторону лучшего кровоснабжения участков стенки матки (к дну матки) по сравнению с ее нижними отделами. Более благоприятный прогноз сточки зрения миграции плаценты отмечается при ее расположении на передней стенке матки. Обычно процесс «миграции плаценты» протекает в течение 6-ю недель и завершается к 33~34 неделям беременности.
Диагностика
Выявление предлежания плаценты не представляет особых сложностей. О наличии предлежания плаценты могут свидетельствовать жалобы беременной на кровотечения. При этом повторяющиеся кровотечения со второй половине беременности, как правило, связаны с полным предлежанием плаценты. Кровотечение в конце беременности или в начале родов чаще связано с неполным предлежанием плаценты.
При наличии кровотечений врач внимательно осмотрит стенки влагалища и шейку матки при помощи зеркал для исключения травмы или патологии шейки матки, которые также могут сопровождаться наличием кровянистых выделений.
При влагалищном исследовании беременной также легко выявляются четкие диагностические признаки, указывающие на неправильное расположение плаценты. В настоящее время наиболее объективным и безопасным методом диагностики предлежания плаценты является ультразвуковое исследование (УЗИ), которое позволяет установить сам факт предлежания плаценты и вариант предлежания (полное, неполное), определить размеры, структуру и площадь плаценты, оценить степень отслойки, а также получить точное представление о миграции плаценты.
Если при УЗИ выявлено полное предлежание плаценты, то влагалищное исследование вообще не проводят, так как оно может спровоцировать кровотечение. Критерием низкого расположения плаценты в III триместре беременности (на сроке 28-40 недель) является расстояние от края плаценты до области внутреннего зева 5 см и менее. О предлежании плаценты свидетельствует обнаружение плацентарной ткани в области внутреннего зева.
О характере местоположения плаценты во II и III триместрах беременности (до 27 недель) судят по соотношению расстояния от края плаценты до области внутреннего зева с величиной диаметра головы плода.
При выявлении неправильного расположения плаценты проводят динамическое исследование для контроля за ее «миграцией». Для этих целей необходим, как минимум, трехкратный эхографический контроль (УЗИ) на протяжении беременности в 16, 24-26 и в 34-36 недель.
УЗИ следует проводить при умеренном наполнении мочевого пузыря. С помощью ультразвука возможно также определение наличия скопления крови (гематомы) между плацентой и стенкой матки при отслойке плаценты (в том случае, если не произошло излитие крови из полости матки). Если участок отслойки плаценты занимает не более 1/4 площади плаценты, то прогноз для плода является относительно благоприятным. Если же гематома занимает более 1/3 площади плаценты, то чаще всего это приводит к гибели плода.
Особенности ведения беременности и родов
Характерведения беременности у женщин с предлежанием плаценты зависит от выраженности кровотечения и величины кровопотери.
Если в первой половине беременности кровянистые выделения отсутствуют, то беременная может находиться дома под амбулаторным контролем с соблюдением режима, исключающего действие провоцирующих факторов, способных вызвать кровотечение (ограничение физической нагрузки, половой жизни, стрессовых ситуаций и т.п.).
Наблюдение и лечение при сроке беременности свыше 24 недель осуществляется только в акушерском стационаре в любом случае, даже при отсутствии кровянистых выделений и нормальном самочувствии.
Лечение, направленное на продолжение беременности до 37-38 недель, возможно, если кровотечение не обильное, а общее состояние беременной и плода удовлетворительное. Даже несмотря на прекращение кровянистых выделений из половых путей, беременная с предлежанием плаценты ни при каких условиях не может быть выписана из стационара до родов.
Ведение беременных в акушерском стационаре предусматривает:
- соблюдениестрогого постельного режима;
- при необходимости – применение лекарств,обеспечивающих устранение сократительной деятельности матки;
- лечение анемии (сниженного количества гемоглобина) и плодово-плацентарной недостаточности.
В том случае, если беременность удалось доносить до 37-38 недель и сохраняется предлежание плаценты, в зависимости от сложившейся ситуации в индивидуальном порядке выбирают оптимальный способ родоразрешения.
Абсолютным показанием к кесареву сечению в плановом порядке является полное предлежание плаценты. Роды через естественные родовые пути в этой ситуации невозможны, так как перекрывающая внутренний зев плацента не позволяет предлежащей части плода (это может быть головка плода или тазовый конец) вставиться во вход в таз. Кроме того, в процессе нарастания сокращений матки плацента отслаивается все более и более, а кровотечение значительно усиливается.
При неполном предлежании плаценты и при наличии сопутствующих осложнений (тазовое предлежание, неправильное положение плода, рубец на матке, многоплодная беременность, выраженное многоводие, узкий таз, возраст первородящей старше 30 лет и др.) также выполняют кесарево сечение в плановом порядке.
Если вышеуказанные сопутствующие осложнения отсутствуют и нет кровянистых выделений, то врач дожидается момента начала самостоятельной родовой деятельности и вскрывает плодный пузырь. В том случае, если после вскрытия плодного пузыря все-таки началось кровотечение, решают вопрос о выполнении кесарева сечения.
Если при неполном предлежании плаценты кровотечение возникает до начала родовой деятельности, то также вскрывают плодный пузырь. Необходимость и целесообразность этой процедуры обусловлена тем, что при вскрытии плодных оболочек головка плода вставляется во вход в таз и прижимает отслоившуюся часть плаценты к стенке матки и таза, что способствует прекращению дальнейшей отслойки плаценты и остановке кровотечения. Если кровотечение после вскрытия плодного пузыря продолжается и/или шейка матки незрелая, то производят кесарево сечение. В случае остановки кровотечения при отсутствии осложнений возможно ведение родов через естественные родовые пути.
Кровотечение может начаться и на ранних этапах развития родовой деятельности с момента первых схваток. В этом случае также проводят вскрытие плодного пузыря.
Таким образом, ведение родов через естественные родовые пути при неполном предлежании плаценты возможно, если:
- кровотечение остановилосьпосле вскрытия плодного пузыря;
- шейка матки зрелая;
- родовая деятельность хорошая;
- имеетсяголовноепредлежание плода.
Однако кесарево сечение является одним из наиболее часто избираемых акушерами методов родоразрешения при предлежании плаценты и выполняется при данной патологии с частотой 70-80%.
Другими типичными осложнениями в родах при неполном предлежании плаценты являются слабость родовой деятельности и недостаточное снабжение плода кислородом (гипоксия плода). Обязательным условием ведения родов через естественные родовые пути является постоянный мониторный контроль за состоянием плода и сократительной деятельностью матки; женщине на живот прикрепляют датчики, которые соединены с аппаратом, фиксирующим сердцебиение плода и наличие схваток, эти параметры записываются на ленту или проецируются на монитор.
После рождения ребенка кровотечение может возобновиться из-за нарушения процесса отделения плаценты, так как плацентарная площадка располагается в нижних отделах матки, сократительная способность которых снижена.
Обильные кровотечения нередко возникают в раннем послеродовом периоде в связи со снижением тонуса матки и повреждением обширной сосудистой сети шейки матки.
Профилактика предлежания плаценты заключается в рациональном использовании средств контрацепции, исключении абортов, в раннем выявлении и лечении различных воспалительных заболеваний органов репродуктивной системы и гормональных нарушений.
Предлежание плаценты при беременности - это патология, которая подразумевает расположение плаценты в нижнем сегменте матки в области маточного зева. Частота осложнений 0,5-0,8% от всех родов. По статистике 3% женщин и 5% детей погибают по причине данной патологии.
Предлежание плаценты при беременности
Предлежание плаценты бывает центральное или полное, боковое и краевое.

Низкое предлежание плаценты при беременности
Плацента, или иными словами детское место, представляет собой утолщенную оболочку, которая образуется в матке сразу после прикрепления оплодотворенной яйцеклетки. Её предназначение – защищать малыша в ходе всей беременности. Благодаря плаценте, ребенок получает кислород, питание, а также защиту от негативных воздействий, в виде инфекций матери и токсичных веществ.
На развитие малыша важное влияние оказывает правильное расположение плаценты. Нормальное должно быть больше 6 сантиметров от внутреннего зева, в этом случае кровоток благоприятно влияет на формирование и кровоснабжение плаценты. Если она расположена менее чем на 6 см от выхода матки и перекрывает зев, врачом ставится диагноз «Низкое предлежание плаценты». Если патология была выявлена в 20 недель, на плановом УЗИ, существуют большие шансы, что к концу беременности положение дел изменится, и такая проблема как низкая плацентация рассосется сама собой.
По мере того, как матка растет, растягивается, её мышца смещается кверху вместе с плацентой, (это явление врачи называют миграцией плаценты) и тогда диагноз снимают. Это самый безобидный вид предлежания плаценты, при котором женщина в большинстве случаев не испытывает никаких симптомов, и выявляется неожиданно при запланированном скрининге. Но наблюдение акушера-гинеколога, все же необходимо.

Иногда низкое предлежание плаценты сохраняется до конца беременности, в таких случаях нужно прислушиваться к врачам, они обращают внимание на положение малыша в утробе и исходя из этого решают, дадут ли женщине родить естественным путём или нет.
Краевое предлежание
Это один из видов неполного предлежания, при котором внутренний зев матки прикрыт частично. В этом случае нижний край плаценты расположен на одном уровне с краем внутреннего зёва. Выход матки закрыт плацентарной тканью на 1/3.
Краевое предлежание плаценты чаще всего обнаруживается во втором триместре. На основе жалоб беременной о кровотечениях проводится узи. После постановки диагноза, женщина попадает под строгий контроль гинеколога, который назначает необходимые исследования и медицинские наблюдения. Чтобы избежать анемии, вследствие кровотечений и снижения гемоглобина, назначаются железосодержащие препараты.

Боковое предлежание
Наибольшая часть плацентарной ткани в этом случае располагается с правой или левой стороны от внутреннего зева. Врач при исследовании определяет величину перекрытого участка.
Заднее предлежание
Еще один вид неполного предлежания, при котором основная часть плаценты прикреплена к задней стенки матки.
Полное или центральное предлежание
Полное предлежание плаценты полностью закрывает внутренний зев матки, во время влагалищьного исследования плодные оболочки не прощупываются, наблюдается только плацентарная ткань, а центр плаценты расположен на уровне зева.
Центральное предлежание плаценты — серьезная патология, при обнаружении которой, беременная немедленно направляется в стационар, даже если отсутствуют кровотечения и боли. Там она будет находится под постоянным наблюдением квалифицированных специалистов.

Причины предлежания плаценты
Основные факторы, оказывающие влияние на расположение плаценты, образуются прежде всего, из-за патологических изменений в слизистой стенке матки.
Причины, связанные со здоровьем женщины
- Воспалительные процессы слизистой матки до беременности (эндометриты)
- Аборты и выскабливания
- Операция кесарево сечения
- Операции по поводу миомы матки
- Перфорация матки
- Аномалии, недоразвитие матки
- Чаше всего предлежание возникает у повторнородящих женщин (75% от всех беременных с этим диагнозом)
- Многоплодная беременность.
Причины со стороны плодного яйца
Плодное яйцо обладает ферментативными способностями. Для того, чтобы прикрепится к слизистой матки, особый фермент плодного яйца, как бы растворяет эпителий матки, и в том месте происходит прикрепление плодного яйца.
В случае предлежания плаценты ферментативность плодного яйца снижена. Оно опускается вниз и там прикрепляется. Это может быть вызвано гормональными нарушениями или другими, пока науке не известными причинами.
Чем опасно предлежание плаценты, симптомы
Основным симптомом предлежания плаценты является безболезненное кровотечение. Оно как правило возникает во второй половине беременности, из-за того, что после 20 недель растягивается нижний сегмент матки.
Ворсины плаценты не имеют свойства растягиваться, поэтому они отслаиваются от стенки матки. При отслойке плаценты рвутся кровеносные сосуды и возникает кровотечение. Оно может случиться ночью или днем, после физической нагрузки или в покое, как правило, не сопровождается болями. Выделения могут быть настолько обильными, что это требует срочной неотложной помощи. Обильные кровотечения при предлежании угрожают жизни женщины и плода.
При центральном предлежании плаценты кровотечения возникают раньше 25-27 недель, похожи на обильные месячные.
При боковом и краевом предлежании плаценты кровотечения отмечают после 30 недель беременности, может быть, как обильным, так и скудным, имеет свойство прекращаться и снова возобновляться. Опасно, прежде всего анемией у женщины и внутриутробной гипоксией плода.
При низком предлежани, кровотечение может возникнуть в родах, эта ситуация менее опасна, так как женщина находится под наблюдением врачей и у акушеров больше возможности оказать помощь.
Помимо этого, на позднем сроке, если ребеночек очень активен, он может или передавить, или повредить пупочный канатик. Еще одна часто встречающаяся проблема при предлежании — поперечное или косое положение плода, либо тазовое предлежание, что добавляет проблем при родах.
Осложнения при предлежании плаценты
- Угрожающие жизни кровотечения
- Тромбоэмболия (закупорка кровеносного сосуда)
- Эмболия околоплодными водами (поподание в кровоток матери небольшого количества околоплодных вод).
- Внутриутробная гипоксия плода
- Недоношенная беременность
- Слабость родовой деятельности
Кровотечение при предлежании плаценты
Если кровотечение возникло на сроке 27-32 недели беременности и не угрожает жизни, женщина помещается в стационар. Там она находится на строгом постельном режиме.
Проводится профилактика внутренней гипоксии плода. Применяются спазмолитические средства для расслабления мышцы матки. Осуществляется консервативное лечение, которое поможет сохранить беременность, и родить в наиболее поздние сроки.
Если кровотечение возникло при родах, врач может вскрыть плодный пузырь, тогда головка плода прижимает ткань плаценты и кровотечение уменьшается.
Если кровотечение, в любом сроке, обильное и угрожает жизни женщины — это требует срочной оперативной помощи — кесарева сечения.
Абсолютным показанием к кесареву сечению являются:
- Закрытие маточного зева
- Неготовые родовые пути
- Центральное предлежание плаценты
- Угрожающее жизни кровотечение.
Лечение
Нет терапии, способной повлиять на положение плаценты. Беременной остается лишь ждать, что ситуация улучшится. А врачами проводятся все меры, направленный на поддержание хорошего состояния женщины, купировании кровяных выделений и сохранения плода.
Беременной необходимо избегать нагрузок, дышать свежим воздухом, хорошо высыпаться, оградить себя от переживаний. В рацион нужно внести как можно больше продуктов богатых железом, кальцием, белком. Заниматься сексом при предлежании плаценты запрещено.
Роды с предлежанием плаценты
Родоразрешение при полном предлежании плаценты происходит путем касарева сечения, так как проход закрыт и естественным путем женщина родить не может. На сроке 38 недель проводится кесарево.
Естественные роды при неполном предлежании возможны, если шейка матки созрела, наблюдается хорошая родовая деятельность и плод повернут головкой к выходу и кровотечение после вскрытия плодного пузыря прекратилось. Но следует учесть, что риски при естественных родах присутствуют.
Предлежание плаценты при беременности, опасная патология которая может угрожать жизни матери и ребенка.Поэтому очень важно следовать всем указаниям врача гинеколога, знать возможные последствия данного диагноза.