Herpes v krvi, najmä počas tehotenstva, je závažná a lekármi starostlivo kontrolovaná infekcia. Pôvodca herpes simplex, pôsobiaci ako biologický agens, ohrozuje vývoj plodu nebezpečné patológie a vedie k teratogénnej aktivite, vyvolávajúcej vrodené anomálie plodu. Medzi patogénmi, ktoré sú známe vede, je len ružienka nebezpečnejšia ako herpes.
Pri plánovaní tehotenstva sa krv ženy vyšetruje na prítomnosť patogénu a ak sa zistí, nastávajúca matka musí podstúpiť špecifický priebeh liečby.
Podľa štatistík ministerstva zdravotníctva ženy, u ktorých bol v krvi zistený vírus HSV1 alebo HSV2, prenášajú infekciu počas pôrodu v 15 % prípadov a v 7 % sa plod nakazí in utero. Na skoré dátumy pôvodca herpes simplex môže spôsobiť spontánny potrat. U niektorých novorodencov vedie vnútromaternicová infekcia k rozvoju chronického nosičstva, ktoré sa v neskoršom období prejavuje dysfunkčnými poruchami.
Aj keď samotná matka nemá žiadne vonkajšie príznaky ochorenia, neznamená to, že v krvi nemá vírus, pri atypických formách infekcie sa dieťa narodí choré so 70% pravdepodobnosťou. Choroba sa musí liečiť bez ohľadu na gestačný vek, ale čím skôr sa s terapiou začne, tým je pravdepodobnejšie, že sa vyhne rozvoju rôznych komplikácií.
Herpes vírus v krvi tehotnej ženy: možné následky
V momente, keď žena nosí bábätko, telo míňa energiu na hormonálne zmeny. Preto má celých deväť mesiacov výrazne oslabenú imunitu, a to je veľmi priaznivé pre reaktiváciu herpesu. Infekcia je príliš nebezpečná na to, aby sa jej opakovanie nechalo bez dozoru.
Herpes má vplyv na priebeh tehotenstva, pretože sa môže vyskytnúť:
- Potrat;
- vyblednutie plodu;
- Predčasne generická činnosť na neskoršie dátumy;
- Kovový pôrod.
Najčastejšie zamrzne tehotenstvo, počas ktorého došlo k recidíve jednoduchého alebo genitálneho herpesu. To je typické pre krátke obdobia. Začiatok tehotenstva je zároveň celkom bezpečný a samotná žena sa nesťažuje na nevoľnosť. Po zmrazení telo nezačne okamžite odmietať embryo, čo vyvoláva všeobecnú intoxikáciu:
- V endometriálnej vrstve sa vyvíja zápal;
- Existuje trombóza a krvácanie spôsobené poruchami v hematopoetickom systéme.
V tomto štádiu je potrebné včas sledovať vyblednutie a extrahovať ho vákuovým potratom. Žena je pomocou celkovej anestézie uvedená do stavu hlbokého zdravotného spánku. Pri plánovaní ďalšie tehotenstvo je potrebné vziať do úvahy, že od okamihu, keď sa objavila posledná recidíva herpesu a bola vykonaná liečba, až do okamihu počatia by malo uplynúť najmenej šesť mesiacov.
Príčinný činiteľ môže spôsobiť vývoj nasledujúcich abnormalít u dieťaťa:
- srdcové chyby;
- vývojové oneskorenia;
- chronická hepatitída;
- Systémové lézie centrálneho nervového systému;
- krvácania;
- Hluchota a slepota;
- epileptické záchvaty;
- Hydrocefalus.
Riziko vnútromaternicovej infekcie je však relatívne malé, ak bol vírus v krvi ženy zistený ešte pred počatím. Oveľa horšie je, ak nastávajúca mamička ochorela na genitálnu formu herpesu už počas tehotenstva. Dochádza k reinfekcii, exacerbácii HSV1, ktorá je sprevádzaná uvoľnením patogénu do krvného obehu.
 Dieťa sa môže narodiť s kožnými vredmi, nekrózou cerebrálneho typu, príznakmi šedého zákalu a mikroftalmiou. Existujú aj závažné lézie, napríklad sepsa, meningitída. V 20% prípadov vedie infekcia plodu pôvodcom genitálneho herpesu k jeho smrti.
Dieťa sa môže narodiť s kožnými vredmi, nekrózou cerebrálneho typu, príznakmi šedého zákalu a mikroftalmiou. Existujú aj závažné lézie, napríklad sepsa, meningitída. V 20% prípadov vedie infekcia plodu pôvodcom genitálneho herpesu k jeho smrti.
Aj napriek herpes vírusu sa dieťa môže narodiť celkom zdravé. Najnebezpečnejšia je len primárna infekcia. Ženy, ktoré sú už dlho choré na genitálnu formu, môžu porodiť úplne zdravé dieťa, pretože bolo chránené protilátkami tela matky.
Pravdepodobnosť infekcie dieťaťa závisí od závažnosti relapsu u matky a tiež od toho, ako dlho bol novorodenec v priamy kontakt s kontaminovanou plodovou vodou. Aby sa tomu zabránilo, pri plánovaní tehotenstva musí žena prejsť vhodnou analýzou. Ak je jeho výsledok pozitívny, je predpísané pôrodníctvo a použitie cisárskeho rezu.
Lekár predpisuje lieky, ktoré dokážu zastaviť vonkajšie prejavy ochorenia, znížiť možnú frekvenciu recidív a zvýšiť imunitu. V každom jednotlivom prípade sa lieky vyberajú situačne so zameraním na charakteristiky priebehu herpesu a závažnosť jeho prejavov.
Primárny vstup vírusu do krvi počas tehotenstva
Primárna infekcia je najväčším nebezpečenstvom. Keďže telo ešte nemalo čas na vytvorenie protilátok, príznaky herpesu budú zreteľné a živé. Infekcia počas prvého alebo tretieho trimestra najviac negatívne ovplyvní plod. Dokonca aj včasná liečba neprinesie očakávaný výsledok, vo väčšine prípadov plod zomrie a deti, ktoré prežili, sa stanú postihnutými.
Nemali by ste si zamieňať primárnu infekciu a primárnu recidívu herpesu, ktorá predtým prebiehala bez príznakov. Etiologicky sú tieto pojmy úplne odlišné. Počas primárnej infekcie v ženskom tele ešte neexistujú žiadne protilátky proti patogénu, to znamená, že sa prvýkrát stretol s vírusom. Recidíva znamená, že v krvi sú už protilátky. Oveľa väčším nebezpečenstvom je preto primárna infekcia.
Krvný test pri primárnej infekcii preukáže protilátky triedy Ig M a recidívu charakterizujú protilátky triedy Ig G. V tomto prípade absolvuje kompletné vyšetrenie nielen žena, ale aj jej partner. Keďže nastávajúca matka nie je vždy nosičom patogénu, ale zároveň je v krvi muža, infekcia sa môže vyskytnúť kedykoľvek.
Primárne prejavy genitálneho herpesu sa môžu v každom jednotlivom prípade líšiť, ale stále existujú určité klinické príznaky:
- Koža v slabinách, genitáliách, konečníku a podobne vnútorný povrch stehná sčervenajú;
- Objavujú sa bolestivé vezikuly, ktoré sú naplnené seróznym obsahom;
- Žena trpí neustálym svrbením a pálením;
- Výtok z vagíny sa stáva vodnatým a má nepríjemný zápach;
- Keď sa pokúsite ísť na toaletu pre malú potrebu, tehotná žena zažije ostrú bolesť;
- Zväčšené lymfatické uzliny v slabinách;
- Objavujú sa typické príznaky SARS: horúčka, teplota, strata sily, bolesti hlavy a svalov.
Ako sa vírus deteguje v krvi tehotnej ženy
 Prítomnosť herpesu v krvi tehotnej ženy je možné predpokladať na základe charakteristických znakov zistených počas úvodného gynekologického vyšetrenia, ale diagnóza sa stanoví až po sérii laboratórnych testov:
Prítomnosť herpesu v krvi tehotnej ženy je možné predpokladať na základe charakteristických znakov zistených počas úvodného gynekologického vyšetrenia, ale diagnóza sa stanoví až po sérii laboratórnych testov:
- Krvný test na prítomnosť protilátok proti HSV1 a HSV2;
- Virologická analýza obsahu vezikúl;
- Imunofluorescenčná mikroskopia a PCR;
- Štúdium cytomorfologických znakov s Wrightovým farbením.
Relaps a reinfekcia
Opakovaná infekcia nepredstavuje pre tehotnú ženu a jej dieťa veľké nebezpečenstvo. Opätovná infekcia nespôsobí škodu, pretože telo sa s patogénom vyrovná pomocou už existujúcich protilátok. Riziko infekcie u novorodenca v čase relapsu je menej ako 1%.
Ale stále je potrebné prijať preventívne opatrenia. Pri plánovaní koncepcie by mal pár venovať pozornosť chronickým ložiskám infekcie a zápalu, ako je sinusitída alebo gastritída. Je vhodné odmietnuť zlé návyky a používať lieky, ktoré môžu posilniť imunitný systém. Povinná analýza na prítomnosť protilátok.
Prevencia je založená na užívaní liekov Acyclovir alebo Valacyclovir, ako aj na predpisovaní vitamínových komplexov žene.
Ako prebieha tehotenstvo u infikovanej ženy
Vývoj infekcie je neustále monitorovaný v dynamike. Plod je starostlivo vyšetrený počas plánovaného ultrazvuku, ktorý by sa mal vykonať najmenej trikrát. Príznaky vnútromaternicovej infekcie môžu zahŕňať:
- Zavesenie v plodová voda Oh;
- Malý alebo polyhydramnión;
- Zahustenie placenty;
- Cysta mozgu u dieťaťa.
Lekár musí vykonať klinické vyšetrenie pohlavných orgánov, ktoré pomôže identifikovať lokalizované ložiská herpetickej infekcie. Najmenej 14 dní pred pôrodom sú rizikové ženy hospitalizované a z krčka maternice sa odoberá hlien na analýzu.
Liečba je zameraná na:
- Zmiernenie príznakov a skrátenie trvania akútneho štádia;
- Urýchlenie procesu hojenia;
- Prevencia relapsu.
Vírus sa nedá úplne vyliečiť, pretože zostáva v bazálnych gangliách po zvyšok svojho života. Jediná vec, ktorú možno urobiť pomocou terapie, je odstrániť charakteristické symptómy a znížiť riziko relapsu.
S vírusom v krvi tehotných žien môžete bojovať pomocou špecifickej chemoterapie. Tieto lieky zahŕňajú: "Acyclovir", "Danavir", "Famaciklovir" a "Valtrex". Samoliečba je nebezpečná a môže spôsobiť smrť embrya v akomkoľvek štádiu tehotenstva.
Žije v tele každého druhého človeka. Tehotné ženy sa ňou môžu nakaziť ako počas nosenia dieťaťa, tak aj pred ním. V prvom prípade sa intrauterinná infekcia vyskytuje v 30-50% prípadov av druhom - v 6%. Je dokázané, že infekcia týmto vírusom v prvých týždňoch tehotenstva vyvoláva spontánny potrat u 30 % žien a v druhom a treťom trimestri 50 % žien. neskorý potrat. Každé štvrté dieťa, ktoré bolo infikované herpesom in utero, má latentný nosič vírusu a dysfunkčné poruchy, ktoré sa objavujú s vekom. 70% novorodencov sa rodí už chorých s herpesom, ak má matka jeho atypickú alebo asymptomatickú formu.
Dôležité:každá žena by mala vedieť, že herpes počas tehotenstva je možné liečiť. A robia to v akomkoľvek období tehotenstva. Preventívne opatrenia a liečba by sa mali začať čo najskôr, aby sa predišlo komplikáciám.
Herpes vírus sa v tele začne aktivovať, keď sa zníži imunitná obranyschopnosť organizmu. Tehotné ženy sú v tomto smere obzvlášť zraniteľné.
Obsah:Prečo je herpes nebezpečný počas tehotenstva?
Počas tehotenstva musí žena absolvovať krvný test, ktorý sa považuje za najnebezpečnejší pre jej nenarodené dieťa. Dvaja z nich sú a . Sú to oba typy herpesu a nemajú negatívny vplyv na samotnej žene, na rozdiel od plodu. Tieto vírusy obchádzajú placentárnu bariéru a nepriaznivo ovplyvňujú nenarodené dieťa. Dôsledky takejto infekcie priamo závisia od gestačného veku a obdobia tehotenstva.
Riziká pre plod
Teratogénny účinok vírusu je najvyšší v prvom trimestri, keď sa ešte nevytvorila placenta, čo má za následok vznik tzv. iný druh poruchy mnohých orgánov a systémov. Hlavnými cieľmi sú nervové a srdcové cievny systém, pečeň. Keď je dieťa infikované, je možný vývoj takýchto patológií.:
Poznámka:pravdepodobnosť vzniku herpesu u plodu počas tehotenstva v skutočnosti nie je taká vysoká. Maximálne nebezpečenstvo predstavuje primárna infekcia vírusom 2. typu matky, kedy je riziko jeho prenosu 50%, ako aj obdobie exacerbácie herpesu v chronickej forme pri jeho uvoľňovaní do krvi.
Zvyčajne sa infekcia vyskytuje počas pôrodu, prirodzeného aj cisárskeho rezu.
Riziká pre matku
U tehotnej ženy môže herpes spôsobiť takéto komplikácie:
- ukončenie tehotenstva vo forme skorého a neskorého potratu;
- zmrazenie plodu;
- narodenie mŕtveho dieťaťa;
- predčasný pôrod.
 Osobitným nebezpečenstvom je hamerické tehotenstvo, vtedy je plod už mŕtvy, no k jeho odvrhnutiu a vypudeniu z dutiny maternice nedošlo. V tomto prípade sa žena môže cítiť normálne, zatiaľ čo produkty rozpadu embrya spôsobujú intoxikáciu ženského tela. Toto provokuje,.
Osobitným nebezpečenstvom je hamerické tehotenstvo, vtedy je plod už mŕtvy, no k jeho odvrhnutiu a vypudeniu z dutiny maternice nedošlo. V tomto prípade sa žena môže cítiť normálne, zatiaľ čo produkty rozpadu embrya spôsobujú intoxikáciu ženského tela. Toto provokuje,.
No predsa narodenie zdravé dieťa v prítomnosti herpesu je celkom reálna, pretože hlavným faktorom ochrany plodu v tento prípad- Ide o protilátky matky proti vírusu, ktoré sú aktívne aj po pôrode niekoľko mesiacov.
Herpes typu 1 počas tehotenstva a jeho liečba
 Ide tiež o vírus, ktorý sa prejavuje vyrážkami na slizniciach a pokožke okolo pier a nosa. Vyrážka vyzerá ako bubliny s kvapalinou, ktoré spôsobujú svrbenie a bolesť a pri otvorení zanechávajú eróziu a kôry. Často sa prvýkrát prejavuje u žien počas obdobia nosenia dieťaťa. V tejto situácii nehrozí žiadne priame ohrozenie plodu, no ani 100% záruka, že sa vírus nedostane do jeho tela hematogénnou cestou.
Ide tiež o vírus, ktorý sa prejavuje vyrážkami na slizniciach a pokožke okolo pier a nosa. Vyrážka vyzerá ako bubliny s kvapalinou, ktoré spôsobujú svrbenie a bolesť a pri otvorení zanechávajú eróziu a kôry. Často sa prvýkrát prejavuje u žien počas obdobia nosenia dieťaťa. V tejto situácii nehrozí žiadne priame ohrozenie plodu, no ani 100% záruka, že sa vírus nedostane do jeho tela hematogénnou cestou.
Ak sú na perách ženy jednotlivé vyrážky, nebojte sa, pretože to nie je hrozná hrozba pre vyvíjajúce sa dieťa. V takýchto prípadoch na porážku herpesu stačí prirodzený imunitný obranný mechanizmus.
V každom prípade, v prítomnosti herpetických erupcií akejkoľvek lokalizácie, stojí za to navštíviť lekára, aby posúdil skutočný stupeň rizika pre plod a v prípade potreby predpísal terapiu. Zvyčajne sa liečba znižuje na zvýšenie imunity ženy predpisovaním imunoglobulínov, ktoré sú povolené počas tehotenstva, ako aj vitamínov.
Neexistuje žiadny liek, ktorý by dokázal vyliečiť herpes. Prostriedky používané na zabránenie výskytu vyrážok a ich šírenia. Predovšetkým je predpísaná lokálna liečba vo forme aplikácie gélu Panavir, ktorý je jedným z mála liekov schválených na použitie počas tehotenstva. Aplikuje sa na vyrážky až 5-krát denne. Z fondov tradičná medicína použiť kauterizáciu s propolisovou infúziou, jedľový olej, (lekáreň),.
Herpes typu 2 (genitálny herpes) počas tehotenstva a jeho liečba
S potvrdeným herpesom typu 2 počas tehotenstva, najmä ak bol zistený prvýkrát, lekár určite predpíše liečbu. Pomôže zastaviť reprodukciu vírusu, čím sa zníži pravdepodobnosť jeho prenosu na plod. V praxi sú antiherpetické lieky indikované počas obdobia exacerbácie po 36 týždňoch. Zvyčajne sa predpisuje:
- famciklovir;
- valaciklovir;
Dávkovanie, frekvenciu a spôsob aplikácie určuje vždy individuálne ošetrujúci lekár. Kurz terapie je až 2-3 týždne. Vyššie uvedené fondy sú bezpečné v triede B počas tehotenstva. To znamená, že počas štúdie na zvieratách nebol zaznamenaný ich negatívny vplyv na plod, ale neexistujú presné údaje o ich vplyve na tehotenstvo u ľudí.
Herpes typu 3 (ovčie kiahne) počas tehotenstva a jeho liečba
Tento typ vírusu spôsobuje primárny kontakt a ak s ním žena už bola chorá, potom je herpes Zoster sekundárny. V prvom prípade bude obraz charakteristickej vyrážky po celom tele, so svrbením a eróziou v mieste pľuzgierov. V druhom sa objaví vyrážka pozdĺž veľkých nervov (na bruchu, chrbte, končatinách, hlave) a spôsobuje silnú bolesť.
Skutočná hrozba existuje, ak sa žena prvýkrát nakazí ovčími kiahňami počas tehotenstva, pretože nemá aktívnu imunitu voči tejto chorobe.
Poznámka:štúdie ukázali, že ovčie kiahne u tehotnej ženy po kontakte s chorou osobou sú pre plod nebezpečnejšie ako ovčie kiahne, ktoré sa vyvinuli v dôsledku kontaktu s chorým pásovým oparom.
Preto je pri výskyte vyrážky podobnej herpes zoster dôležité čo najskôr kontaktovať špecialistu na infekčné ochorenia. Pri potvrdení diagnózy je indikované vymenovanie Acyclovir na zastavenie reprodukcie vírusu, aby sa znížilo riziko komplikácií. Pri absencii imunity voči ovčím kiahňam je tiež indikované zavedenie antiherpesového séra, najmä ak mala žena kontakt s pacientom s ovčími kiahňami alebo herpes zoster. Aby bolo jeho zavedenie účinné, malo by sa tak urobiť do 4-5 dní po kontakte s pacientom.
Herpes 4. typu (vírus Epstein-Barrovej) počas tehotenstva a jeho liečba
 Tento typ spôsobuje takú patológiu ako. To posledné zase provokuje. Akonáhle je v tele, zostáva v ňom navždy a pravidelne sa prejavuje, keď je imunitná obrana znížená. Udrie vnútorné orgány, nervové a lymfatické tkanivá, vyznačuje sa pomalým priebehom.
Tento typ spôsobuje takú patológiu ako. To posledné zase provokuje. Akonáhle je v tele, zostáva v ňom navždy a pravidelne sa prejavuje, keď je imunitná obrana znížená. Udrie vnútorné orgány, nervové a lymfatické tkanivá, vyznačuje sa pomalým priebehom.
Infekcia s ňou počas tehotenstva je nebezpečnejšia ako pred ňou, pretože následky môžu byť v tomto prípade úplne odlišné. Je to spôsobené tým, že prítomnosť protilátok proti vírusu v krvi matky ochráni aj plod pri opakovanom kontakte s týmto typom herpesu pred vývojovými chybami, vnútromaternicová smrť. Ak je vírus Epstein-Barrovej v tele ženy v latentnej forme, potom nespôsobuje potraty a abnormality plodu, neprenáša sa na dieťa. To znamená, že má asymptomatický priebeh alebo typický obraz mierneho stupňa.
U 0,1% infikovaných žien na pozadí už existujúcej imunodeficiencie prebieha v akútnej forme a nazýva sa infekčná mononukleóza. V dôsledku toho možno pozorovať zotavenie, chronickú infekciu alebo asymptomatické prenášanie vírusu. Všetko závisí od stavu imunity tehotnej ženy. Vo vzťahu k plodu môže EBV vyvolať takéto patológie:
- chroniosepsa recidivujúceho typu;
- predčasné ukončenie tehotenstva;
- poraziť nervový systém;
- hepatopatia;
- hypotrofia plodu;
- patológia orgánov zraku;
- syndróm respiračnej tiesne.
Pri intrauterinnej infekcii plodu a latentnej infekcii môže po narodení u dieťaťa vzniknúť lymfadenopatia, hepato- a splenomegália. Liečba sa vykonáva iba v prípade klinicky vyjadrených symptómov v nemocnici.
Herpes 5. typu (cytomegalovírus) počas tehotenstva a jeho liečba
Je to ten, ktorý má veľkú afinitu k slezine, pečeni a nervovému tkanivu. Tento typ herpesu môže nepriaznivo ovplyvniť tehotenstvo, pretože prechádza cez placentárnu bariéru. Hlavné spôsoby jeho prenosu: kontakt a vzduch. Dnes je príčinou smrti novorodencov a novorodeneckých patológií často cytomegalovírus. On vyvoláva vývoj rôznych defektov:
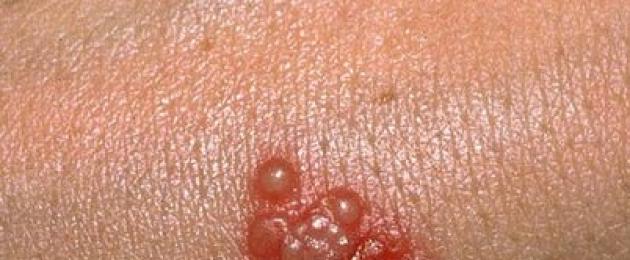
Herpes simplex- vírusové ochorenie, ktorého príznakom je výskyt vezikúl (vezikúl) s priehľadným obsahom. Tiež s exacerbáciou tejto patológie sa pacienti sťažujú na pocit pálenia a svrbenie kože. Väčšina populácie je nositeľmi herpetických vírusov, no nie každý má po infekcii príznaky ochorenia.
Herpes počas tehotenstva môže spôsobiť nebezpečné komplikácie intrauterinná infekcia, vrodené patológie a dokonca smrť plodu. Na pozadí prirodzeného poklesu imunity nastávajúcej matky, dobré podmienky pre exacerbáciu. Ak žena nebola nositeľkou vírusu pred tehotenstvom, počas tehotenstva sa výrazne zvyšuje pravdepodobnosť infekcie.
Druhy herpesu
Herpes simplex spôsobuje dva typy vírusov: vírus herpes simplex typu 1(skrátene HSV-1) a vírus herpes simplex typu 2(skrátene HSV-2). Ich hlavný rozdiel spočíva v lokalizácii exacerbácií infekcie.HSV-1 je príčinou vyrážok na perách, ktorým sa ľudovo hovorí „prechladnutie“. Tento mikroorganizmus môže tiež spôsobiť pľuzgiere v nose, na ďasnách a na tvári. HSV-2 sa tiež nazýva "genitálny herpes", pretože spôsobuje vyrážky v intímnej oblasti.
Na pozadí silného poklesu imunity (s infekciou HIV, s vrodenými anomáliami syntézy protilátok atď.) Oba typy vírusov môžu spôsobiť generalizované infekcie. Ich prejavom sú vyrážky na všetkom koža, očný herpes, lézie CNS. Posledný typ infekcie je najnebezpečnejší, prispieva k zapojeniu mozgu a jeho membrán do ochorenia.
Iné typy mikroorganizmov patria do rodiny herpetických vírusov:
- pôvodca herpes zoster;
- pôvodca infekčnej mononukleózy;
- cytomegalovírus.
Príčiny
Hlavným zdrojom herpetickej infekcie je človek v akútnom štádiu, kedy má charakteristické vyrážky na tvári alebo genitáliách. Je tiež možné preniesť patogén počas prenášania mikroorganizmu, ale tento typ infekcie je zriedkavý. Najčastejšie sa infekcia vyskytuje prostredníctvom kontaktu.- bozkávaním alebo iným dotykom tváre vírusom prvého typu alebo pri pohlavnom styku s herpesom druhého typu.Existuje tiež možnosť infekcie pri zdieľaní pohárov a iných príborov, zubných kefiek, uterákov atď. Herpes vírus po vstupe do tela preniká do nervových zakončení kože, presúva sa po nich do ganglia (ganglion), kde sa natrvalo zakorení v DNA hostiteľa. Z tohto dôvodu je nemožné úplne zotaviť sa z tejto choroby.
Recidíva herpesu sa môže vyskytnúť náhle bez pôsobenia provokujúcich faktorov, ale najčastejšie sa vyskytuje na pozadí poklesu obranyschopnosti tela. Vírus sa začína aktívne deliť v nervovom uzle, potom prechádza vláknami do kože, kde spôsobuje lokálne prejavy – vezikuly s tekutým obsahom. V priebehu času sa v zdravom tele vytvára imunita, vďaka čomu sa relapsy pozorujú oveľa menej často alebo sa vôbec nevyskytujú.
Vplyv herpes vírusu typu 1 na tehotenstvo
Herpes na perách alebo nose počas tehotenstva nepredstavuje silnú hrozbu pre telo nenarodeného dieťaťa, ak bola matka infikovaná vírusom pred počatím. Pri dlhom priebehu ochorenia ženské telo produkuje špecifické protilátky, ktoré chránia plod pred infekciou. Infekcia je možná len v prítomnosti závažných patológií imunitného systému - HIV, leukémie atď.Prvýkrát herpes na začiatku tehotenstva predstavuje vážnu hrozbu pre zdravie nenarodeného dieťaťa. V 1. trimestri sa tvoria všetky hlavné orgány embrya - obličky, srdce, mozog, pľúca, pečeň, gastrointestinálny trakt.
Taktiež v tomto období nefunguje placenta – hlavný ochranný faktor plodu. Preto prenikanie vírusu herpesu do tela nenarodeného dieťaťa môže prispieť k rozvoju vrodených anomálií, niekedy nezlučiteľných so životom. Tiež pri infekcii je možná vnútromaternicová smrť embrya a potrat. Možnosť infekcie nie je možné predvídať, pohybuje sa od 40 do 70%.
Pozor! Prvýkrát je herpes v gestačnom veku do 6 mesiacov indikáciou na lekárske prerušenie, pretože toto ochorenie prispieva k rozvoju závažných malformácií plodu.
Infekcia herpes simplex v 2. trimestri je rovnako nebezpečná ako v skorších obdobiach. Dôsledky infekcie sú intrauterinná smrť plodu a vrodené patológie. Od 12. týždňa tehotenstva však placenta začína plniť svoju ochrannú funkciu, takže pravdepodobnosť prieniku vírusu k nenarodenému dieťaťu je asi 30-40%.
Keď sa herpes prvýkrát objavil na tvári v 3. trimestri tehotenstva, pravdepodobnosť infekcie plodu je asi 40%. V dôsledku infekcie je možný vývoj patológií nervového systému, hluchota, slepota, retardácia rastu a vývoj. Často v neskorom tehotenstve, keď je plod infikovaný, sa pozorujú patológie plodovej vody a predčasný pôrod.

Vplyv herpes vírusu typu 2 na tehotenstvo
Opakovaný herpes na stydkých pyskoch nemá závažný vplyv na priebeh tehotenstva. V prítomnosti materských protilátok je plod chránený. Pravdepodobnosť vzostupnej infekcie vaginálnym a cervikálnym (na krčku maternice) herpesom je však o niečo vyššia ako pri vyrážkach na vonkajších genitáliách.Prvýkrát má genitálny herpes približne rovnakú pravdepodobnosť infekcie vo všetkých trimestroch tehotenstva. Ochorenie môže viesť k rovnakým následkom ako pri infekcii HSV-1.
Opakovaný výskyt genitálneho herpesu v posledných týždňoch tehotenstva môže spôsobiť infekciu plodu počas tehotenstva. prirodzený pôrod. Preto pred nimi musí žena podstúpiť liečebný cyklus na prenesenie choroby do latentného štádia. Ak terapia nepomáha alebo sa genitálny herpes objaví niekoľko dní pred pôrodom, odporúča sa operačný pôrod cisárskym rezom.
vrodený herpes
Pri vnútromaternicovej infekcii plodu, alebo pri pôrode u matky s aktívnym štádiom ochorenia, môže u dieťaťa vzniknúť vrodený herpes. Táto závažná patológia je charakterizovaná nasledujúcimi príznakmi:- hydrocefalus (nahromadenie tekutiny v mozgu a jeho membránach);
- vrodená cirhóza a hepatitída;
- slepota, katarakta;
- vrodená vírusová pneumónia;
- vážne poškodenie kože;
- sepsa (cirkulácia mikroorganizmov v krvi);
- poškodenie nadobličiek.
Liečba herpesu
Ak sa objavia príznaky recidívy infekcie, žena by sa mala okamžite poradiť s lekárom. Ak sa diagnóza potvrdí, vyberie sa viaczložková liečba herpesu počas tehotenstva vrátane antivírusových a imunomodulačných liekov.Moderný liek na herpes, vyrábaný vo forme masti, vaginálnych čapíkov a roztoku na intravenózne použitie. Liek podporuje rýchlejšie hojenie vezikúl a zvyšuje imunitu oslabeného ženského tela. Masť sa môže používať v akomkoľvek štádiu tehotenstva, čapíky sú schválené na použitie od druhého trimestra. Zo zdravotných dôvodov v prípade generalizácie infekčného procesu sa odporúča roztok na vnútrožilové použitie.
Acyclovir je antivírusový liek účinný proti vírusu herpes simplex. Počas tehotenstva je indikované lokálne použitie. liek vo forme krému. Pri závažných infekciách je tiež možné intravenózne systémové použitie Acycloviru. Dané lieky je liekom voľby pre vrodený herpes.
Okrem uvedených liekov sa pri liečbe herpesu u tehotných žien aktívne používajú lokálne interferóny. Odporúčajú aj odborníci ošetrite postihnuté miesta vitamínom E, čo podporuje rýchlu regeneráciu epitelu. Na posilnenie imunitného systému by budúce matky mali jesť vyváženú stravu vrátane čerstvej zeleniny, ovocia a bobúľ.

Prevencia
Ak žena pred tehotenstvom nebola infikovaná vírusom herpes, po počatí sa musí starostlivo chrániť pred infekciou. Budúca matka by sa v žiadnom prípade nemala bozkávať, objímať, jesť z toho istého jedla s osobou, ktorá má príznaky aktívnej choroby. Taktiež pri pohlavnom styku s nestálym partnerom je povinné používanie bariérových ochranných prostriedkov. Ak už mal manžel príznaky genitálneho herpesu, mal by sa používať kondóm a počas tehotenstva je lepšie úplne upustiť od sexuálneho života.Ak sa v anamnéze vyskytli herpetické erupcie, odporúča sa žene posilniť imunitný systém, pretože tehotenstvo je silným provokujúcim faktorom pre rozvoj infekcií. Nastávajúca matka potrebuje robiť pokojné športy: gymnastiku, plávanie. Žene sa odporúča, aby prehodnotila svoj jedálniček tak, že zaradí čo najviac chudého mäsa, rýb, zeleniny, ovocia a obilnín.
Po konzultácii s lekárom si môžete vybrať vitamínový komplex zameraný na zvýšenie obranyschopnosti tela. Pri častých recidívach herpesu pred zamýšľaným počatím sa odporúča imunostimulačná liečba. Zahŕňa moderné lieky, ktoré podporujú syntézu vlastných protilátok, ktoré chránia telo pred herpes vírusom a inými infekčnými agens.
Herpetická infekcia je bežné ochorenie spôsobené rodinou herpesvírusov. Pri infekcii sa baktéria dostane do bunky a zmení ju na genetickej úrovni. S chorobou sa dokáže vyrovnať len organizmus s vyvinutou imunitnou obranou zameranou na rozpoznanie a zničenie modifikovaných buniek.
Hormonálne zmeny, nestabilné emocionálny stav výrazne oslabujú imunitu budúcich mamičiek, robia ich bezbrannými proti zákernému vírusu. Nebezpečenstvo nemožno podceňovať: vírus môže vyvolať vážne malformácie.
Príčiny herpesu počas tehotenstva
Infekcia herpetickou infekciou sa vyskytuje vzdušnými kvapôčkami alebo kontaktom (vrátane domácnosti). Herpes môže byť v ženskom tele v latentnom stave po dlhú dobu, bez toho, aby sa prejavil. K aktivácii vírusu na pozadí oslabenej imunity prispieva množstvo faktorov:
- hypotermia alebo dlhý pobyt v horúcom podnebí;
- vírusové ochorenia (SARS);
- , prepracovanie, nervové zrútenie;
- nesprávna výživa.
Príznaky herpetickej infekcie u tehotných žien
Príznaky herpesu nie sú jednoznačné: prejav môže byť individuálny.
Najtypickejšie príznaky vírusu herpes simplex typu 1 alebo 2 (genitálne) sú:
- výskyt vyrážok vo forme bublín na perách, nosovej záhybe, sliznici očí;
- bolestivé vyrážky na genitáliách, sčervenanie kože, svrbenie (s genitálnym herpesom);
- príznaky prechladnutia: horúčka, slabosť, zimnica.
Presná diagnóza pomôže vykonať krvný test na imunoglobulíny Ig G a Ig M.
Diagnóza herpesu v ranom a neskorom tehotenstve
Tehotná žena pri prvom príznaku herpesu by sa mala poradiť s lekárom.
dôležité V počiatočných štádiách je potrebné podstúpiť krvný test na imunoglobulíny (Ig). Analýza ukáže prítomnosť vírusového patogénu v tele, určí, či je infekcia primárna (Ig M) alebo rekurentná (Ig G).
Je možné diagnostikovať vírus s viacúrovňovým laboratórny výskum, obsahuje:
Herpes po pôrode: aby bolo dieťatko zdravé
Riziko infekcie dieťaťa od matky v procese prechodu pôrodnými cestami je veľmi vysoké. K prenosu vírusu dochádza v dôsledku traumy pôrodných ciest a kože dieťaťa, najmä ak došlo k inštrumentálnemu zásahu. Dieťa sa môže narodiť s kožnými vredmi, šedým zákalom a inými závažnými léziami.
Na zníženie rizika infekcie sa žene podáva antiseptické ošetrenie pôrodných ciest. V niektorých prípadoch vymenujte Cisársky rez, ale operácia nie je zárukou vylúčenia perinatálnej infekcie.
Príznaky herpesu sa môžu objaviť u novorodenca po niekoľkých dňoch:
- bublinkové vyrážky;
- prerušované dýchanie;
- zvýšená teplota.
U predčasne narodených detí sa môžu objaviť príznaky poškodenia mozgu (herpetická encefalitída): ospalosť, kŕče.
Liečba závisí od závažnosti ochorenia. Zvyčajne budú predpísané lieky na zvýšenie imunity, potlačenie vitálnej aktivity patogénnych mikroorganizmov a zlepšenie cerebrálneho obehu. Žene je ponúknuté pokračovať v užívaní Acycloviru. Rovnaký liek sa podáva dieťaťu.
dôležité Neodmietajte lekárske opatrenia predpísané lekárom. Včasná terapia herpesu dáva dobrú šancu na záchranu zdravia a života dieťaťa.
Tehotenstvo je prirodzený proces v živote ženy. Aby prebehla ľahko a bez komplikácií, je potrebné vytvárať v tele zdravé prostredie a liečiť niektoré choroby. Platí to aj pre dva bežné vírusy – HSV a CMV.
HSV počas tehotenstva je nebezpečný stav, ktorý si vyžaduje lekársky zásah. Skratka znamená vírus herpes simplex. Pre dospelého nie je nebezpečný, ale dieťaťu môže ublížiť. Existujú dva typy lézií - jedna je sexuálne prenosná a je plná nebezpečenstva pre plod, lokalizovaná v sliznici pohlavných orgánov. Druhý je bezpečný pri vykonávaní určitých preventívnych opatrení. Článok bude študovať vlastnosti laboratórnej diagnostiky infekcie, interpretáciu výsledkov a súbor terapeutických opatrení.
Riziko prenosu vírusu na dieťa závisí vo veľkej miere od trvania infekcie. Napríklad, ak je obdobie 20 týždňov, potom je pravdepodobnosť infekcie dieťaťa nízka, ale ak k tomu dôjde, tehotenstvo bude mať vážne následky vrátane potratu. Ak sa žena nakazí v treťom trimestri, zvyšuje sa pravdepodobnosť ohrozenia, pretože prenos HSV sa vyskytuje v 50% situácií. Existujú tri spôsoby, ako infikovať dieťa:
- počas tehotenstva v maternici;
- počas pôrodu;
- po pôrode.

V 90% sa infekcia prenáša počas pôrodu v prítomnosti vyrážky v genitálnej oblasti rodiacej ženy. Rovnaká štatistika je aj pri prenose cytomegalovírusu – CMV.
Plánovanie tehotenstva u nositeľiek HSV
Aby sa predišlo komplikáciám počas tehotenstva, lekári odporúčajú plánovať tehotenstvo. Ak je to žiaduce, žena môže vykonať testy. Diagnóza HSV sa vzťahuje na štandardné vyšetrenie, pretože toto ochorenie má pre dieťa nebezpečné následky spolu s toxoplazmózou, rubeolou a cytomegalovírusom. Ak vopred získate informácie o prítomnosti týchto patogénov, môžete sa vyliečiť a chrániť budúce nosenie dieťaťa pred rôznymi komplikáciami. Rozborom by mala prejsť nielen nastávajúca mamička, ale aj budúci otecko.
CMV infekcia tehotnej ženy: nebezpečenstvo pre plod
V prípade primárnej infekcie sa plod infikuje v 40 % situácií. Ak hovoríme o reaktivácii aktuálnej infekcie, potom je pravdepodobnosť, že dieťa ochorie, znížená a je len 2%. Vrodená CMV infekcia sa vyskytuje u 2 % všetkých narodených detí.

Existuje niekoľko dôvodov, ktoré prispievajú k prenosu vírusu na plod:
- cez semennú tekutinu človeka;
- penetrácia z endometria, cervikálny kanál;
- cez placentu;
- počas pracovnej činnosti.
V moderných štúdiách sa pravdepodobnosť ciest infekcie odhaduje inak. Ak sa choroba vyskytla u tehotných žien a bola prenesená na plod, môže to viesť k nasledujúcim patologickým stavom:
- narodenie predčasne narodeného dieťaťa;
- vývoj infekčného procesu: mŕtve narodenie, svojvoľný potrat, nenosenie dieťaťa;
- prejav vrodenej formy CMVI u novorodenca, ktorý je sprevádzaný rôznymi defektmi vo forme žltačky, hepatitídy, hernie v slabinách, deformácie;
- narodenie dieťaťa s infekciou, ktorá sa prejaví nie v prvých mesiacoch života, ale neskôr.
Ak je teda matka nosičkou tohto ochorenia, riziká pre plod sú vysoké. To je dôvod, prečo je potrebné plánovať tehotenstvo.

Symptómy a príznaky infekcie
HSV a CMV sú bežné vírusy, ktoré sa najčastejšie a s najväčšou pravdepodobnosťou prenášajú na plod. Pediatri hovoria o štatistikách, v ktorých sa asi 1 % detí narodí s už prítomnou infekciou. Niektorí novorodenci nemajú žiadne závažné príznaky a problémy spojené s ochorením ich vôbec netrápia. Ale časť detí narodených s CMV alebo HSV trpí celoživotnými zdravotnými problémami. Medzi hlavné príznaky, ktoré sa vyskytujú u pacientov, patria:
- všeobecná nevoľnosť, častá slabosť;
- hluchota
- zvýšenie telesnej teploty;
- vonkajšie chyby;
- zaostávanie v duševnom a fyzickom vývoji;
- častý výskyt prechladnutia.
Vírus prvého typu u budúcej matky spôsobuje výskyt bolestivých vyrážok vo forme bublín, ktoré sa tvoria na perách. Infekcia samotným vírusom sa zvyčajne vyskytuje v nízky vek, a niekoľko rokov sa to nemusí nijako prejaviť. Spôsoby prenosu - zdieľanie riadu s nosičom choroby, bozk.

Druhý typ vírusu sprevádzajú vyrážky v oblasti genitálií, preto sa nazýva genitálny herpes. Toto ochorenie sa môže nakaziť iba pohlavným stykom. Oba vírusy sú nebezpečné, no druhý je najzávažnejší.
Laboratórna diagnostika
Diagnostický proces zahŕňa povinnú analýzu protilátok proti tomuto vírusu typu 1 a typu 2. Len špecialista ich dokáže rozlúštiť. Ale aby ste mali všeobecnú predstavu, musíte vedieť:
- o negatívny výsledok IgG aj IgM sú negatívne. To naznačuje, že žena je 100% zdravá a vírus nie je obsiahnutý v tele. Nie je dôvod na obavy, ale aby sa zabránilo infekcii, stojí za to prijať preventívne opatrenia.
- Ak je IgG pozitívny, zatiaľ čo IgM je negatívny, znamená to, že v tele je vírus, ale vyvinula sa silná imunita. V tomto prípade je možné plánovanie tehotenstva, riziko infekcie dieťaťa v maternici je 3%.
- Ak je IgG negatívny a IgM pozitívny, znamená to nedávny nástup infekcie a absenciu stabilnej imunitnej obrany. Odporúča sa dohodnúť si stretnutie s odborníkom na infekčné choroby a odložiť tehotenstvo.
- Ak sú oba indikátory pozitívne, mali by sa zvážiť dva scenáre: infekcia sa stala nedávno alebo dávno, ale vírus sa stal aktívnejší. Najlepšie je oddialiť počatie, kým sa nevykoná vysokokvalitná antivírusová terapia.

Na základe výsledkov laboratórnej diagnostiky možno vyvodiť záver o prítomnosti alebo neprítomnosti ochorenia a jeho závažnosti.
Priebeh tehotenstva s potvrdeným prenosom HSV
Ak sa progresia vírusu prejavila pred momentom počatia, a sú primárne, s opakovaným zápalom, riziká sú minimálne. Na potvrdenie diagnózy musí žena navštíviť svojho lekára. Prostredníctvom výsledkov sa určí úroveň imunitnej ochrany a stupeň rizika pre dieťa. V tehotenstve komplikovanom príznakmi vo forme vyrážky je predpísaný acyklovir. Dávkovanie a trvanie liečby predpisuje lekár individuálne.
Pôrod u žien infikovaných HSV, CMV
Úspešnosť pôrodu v prípade recidivujúceho ochorenia závisí od množstva faktorov. Najväčšie nebezpečenstvo číha pri genitálnom oparu, najmä v prípade primárnej infekcie v posledných týždňoch. Keďže vyrážka v oblasti genitálií zvyšuje riziko infekcie dieťaťa, lekári môžu vyvolať otázku cisárskeho rezu.

Prevencia infekcií
Aby choroba HSV a CMV obišla budúcu rodiacu ženu, je potrebné prijať niekoľko kategorických opatrení:
- Nepite nápoje a nejedzte jedlo pre iných ľudí.
- Vždy sa snažte používať samostatné náčinie, pretože infekcia sa môže prenášať cez predmety - vidličky, lyžice, hrnčeky. Toto odporúčanie je dôležité dodržiavať, ak sa príznaky ochorenia prejavia u niektorého z rodinných príslušníkov.
- Vyhnite sa kontaktu s ľuďmi, ktorí majú charakteristické príznaky ochorenia HSV. Najmä ich nemôžete bozkávať, používať bežné riady a predmety osobnej hygieny, kozmetiku, uteráky, obliečky na vankúše, rúže.
- Ak už človek raz mal takéto ochorenie a vírus sa náhle reaktivoval, je lepšie počas trvania plodu upustiť od orálneho a klasického sexu alebo použiť bariérovú ochranu. Pri závažných vyrážkach na genitáliách je dôležité dodržiavať toto pravidlo.
- Ak sa zistia príznaky ochorenia, okamžite vyhľadajte lekára.
CMV a HSV sú závažné ochorenia a môžu predstavovať vážnu hrozbu pre plod, najmä pri absencii preventívnych opatrení. Preto pred plánovaním tehotenstva je vhodné podstúpiť všetky testy na typy takýchto ochorení.
- V kontakte s 0
- Google Plus 0
- OK 0
- Facebook 0