Herpes v krvi, zejména během těhotenství, je závažná a lékaři pečlivě kontrolovaná infekce. Původce herpes simplex, působící jako biologické činidlo, ohrožuje vývoj plodu nebezpečné patologie a vede k teratogenní aktivitě, provokující vrozené anomálie plodu. Mezi patogeny známými vědě je pouze zarděnka nebezpečnější než herpes.
Při plánování těhotenství je krev ženy vyšetřena na přítomnost patogenu, a pokud je detekován, musí nastávající matka podstoupit specifický průběh léčby.
Podle statistik ministerstva zdravotnictví ženy, u kterých byl v krvi zjištěn virus HSV1 nebo HSV2, přenášejí infekci při porodu v 15 % případů a v 7 % se plod nakazí in utero. Na raná data původce herpes simplex může způsobit spontánní potrat. U některých novorozenců vede intrauterinní infekce k rozvoji chronického nosičství, které se v pozdějším období projevuje dysfunkčními poruchami.
I když matka sama nemá žádné vnější příznaky onemocnění, neznamená to, že v krvi není žádný virus, při atypických formách infekce se dítě narodí nemocné se 70% pravděpodobností. Nemoc se musí léčit bez ohledu na gestační věk, ale čím dříve je terapie zahájena, tím je pravděpodobnější, že se vyhneme rozvoji různých komplikací.
Herpes virus v krvi těhotné ženy: možné důsledky
V momentě, kdy žena nosí miminko, tělo vynakládá energii na hormonální změny. Celých devět měsíců má proto výrazně oslabenou imunitu, a to je velmi příznivé pro reaktivaci oparu. Infekce je příliš nebezpečná na to, aby se její opakování nechalo bez dozoru.
Herpes má vliv na průběh těhotenství, protože se může objevit:
- Potrat;
- vyblednutí plodu;
- Předčasné generická aktivita na pozdější data;
- Kovové narození.
Nejčastěji zamrzne těhotenství, během kterého došlo k recidivě jednoduchého nebo genitálního herpesu. To je typické pro krátká období. Začátek těhotenství je přitom zcela bezpečný a žena si na malátnost nestěžuje. Po zmrazení tělo nezačne okamžitě odmítat embryo, což vyvolává celkovou intoxikaci:
- Ve vrstvě endometria se vyvíjí zánět;
- Existuje trombóza a krvácení způsobené poruchami v systému krvetvorby.
V této fázi je nutné blednutí včas sledovat a extrahovat vakuovým potratem. Žena je uvedena do stavu hlubokého zdravotního spánku pomocí celkové anestezie. Při plánování další těhotenství je třeba vzít v úvahu, že od okamžiku, kdy se objevila poslední recidiva herpesu a byla provedena léčba, do okamžiku početí by mělo uplynout nejméně šest měsíců.
Příčinný činitel může způsobit vývoj následujících abnormalit u dítěte:
- srdeční vady;
- vývojové opoždění;
- chronická hepatitida;
- Systémové léze centrálního nervového systému;
- krvácení;
- Hluchota a slepota;
- epileptické záchvaty;
- Hydrocefalus.
Riziko nitroděložní infekce je však relativně malé, pokud byl virus v krvi ženy zjištěn před početím. Mnohem horší je, pokud nastávající maminka onemocněla genitální formou oparu již během těhotenství. Dochází k reinfekci, exacerbaci HSV1, která je doprovázena uvolněním patogenu do krevního řečiště.
 Dítě se může narodit s kožními vředy, nekrózou mozkového typu, příznaky šedého zákalu a mikroftalmie. Existují také závažné léze, například sepse, meningitida. Ve 20 % případů vede infekce plodu původcem genitálního herpesu k jeho smrti.
Dítě se může narodit s kožními vředy, nekrózou mozkového typu, příznaky šedého zákalu a mikroftalmie. Existují také závažné léze, například sepse, meningitida. Ve 20 % případů vede infekce plodu původcem genitálního herpesu k jeho smrti.
I přes herpes virus se dítě může narodit docela zdravé. Nejnebezpečnější je pouze primární infekce. Ženy, které jsou dlouhodobě nemocné genitální formou, mohou porodit zcela zdravé dítě, protože bylo chráněno protilátkami těla matky.
Pravděpodobnost infekce dítěte závisí na tom, jak závažný byl relaps u matky a také na tom, jak dlouho byl novorozenec v přímý kontakt s kontaminovanou plodovou vodou. Aby se tomu zabránilo, musí žena při plánování těhotenství projít vhodnou analýzou. Pokud je jeho výsledek pozitivní, je předepsáno porodnictví a použití císařského řezu.
Lékař předepisuje léky, které mohou zastavit vnější příznaky onemocnění, snížit možnou frekvenci relapsů a zvýšit imunitní úroveň. V každém jednotlivém případě jsou léky vybírány situačně se zaměřením na charakteristiky průběhu herpesu a závažnost jeho projevů.
Primární vstup viru do krve během těhotenství
Největší nebezpečí představuje primární infekce. Vzhledem k tomu, že tělo ještě nemělo čas vytvořit protilátky, příznaky herpesu budou zřetelné a živé. Infekce během prvního nebo třetího trimestru nejvíce negativně ovlivní plod. Ani včasná léčba nepřinese očekávaný výsledek, plod ve většině případů zemře a přeživší děti se stanou postiženými.
Neměli byste zaměňovat primární infekci a primární recidivu herpesu, která dříve probíhala bez příznaků. Etiologicky jsou tyto pojmy zcela odlišné. Během primární infekce v ženském těle stále neexistují žádné protilátky proti patogenu, to znamená, že se poprvé setkal s virem. Recidiva znamená, že v krvi jsou již protilátky. Mnohem větším nebezpečím je proto primární infekce.
Krevní test při primární infekci prokáže protilátky třídy Ig M a relaps je charakterizován protilátkami třídy Ig G. V tomto případě absolvuje kompletní vyšetření nejen žena, ale i její partner. Vzhledem k tomu, že nastávající matka není vždy nosičem patogenu, ale zároveň je v krvi muže, může se kdykoli objevit infekce.
Primární projevy genitálního herpesu se mohou v každém jednotlivém případě lišit, ale stále existují určité klinické příznaky:
- Kůže v tříslech, genitáliích, konečníku a dále vnitřní povrch stehna zčervenají;
- Objevují se bolestivé vezikuly, které jsou naplněny serózním obsahem;
- Žena trpí neustálým svěděním a pálením;
- Výtok z pochvy se stává vodnatým a má nepříjemný zápach;
- Když se pokusíte jít na toaletu pro malou potřebu, těhotná žena zažívá ostrou bolest;
- Zvětšené lymfatické uzliny v tříslech;
- Objevují se typické příznaky SARS: horečka, teplota, ztráta síly, bolesti hlavy a svalů.
Jak se virus detekuje v krvi těhotné ženy
 Přítomnost oparu v krvi těhotné ženy je možné předpokládat na základě charakteristických znaků zjištěných při vstupním gynekologickém vyšetření, ale diagnóza je stanovena až po sérii laboratorních testů:
Přítomnost oparu v krvi těhotné ženy je možné předpokládat na základě charakteristických znaků zjištěných při vstupním gynekologickém vyšetření, ale diagnóza je stanovena až po sérii laboratorních testů:
- Krevní test na přítomnost protilátek proti HSV1 a HSV2;
- Virologická analýza obsahu vezikul;
- Imunofluorescenční mikroskopie a PCR;
- Studium cytomorfologických znaků s Wrightovým barvením.
Relaps a reinfekce
Opakovaná infekce nepředstavuje pro těhotnou a její dítě velké nebezpečí. Opakovaná infekce nezpůsobí škodu, protože tělo se s patogenem vyrovná pomocí již existujících protilátek. Riziko infekce u novorozence v době relapsu je menší než 1 %.
Ale stále je třeba přijmout preventivní opatření. Při plánování koncepce by pár měl věnovat pozornost chronickým ložiskům infekce a zánětu, jako je sinusitida nebo gastritida. Je vhodné odmítnout špatné návyky a užívat léky, které mohou posílit imunitní systém. Povinná analýza na přítomnost protilátek.
Prevence je založena na užívání léků Acyclovir nebo Valacyclovir a také na předepisování vitamínových komplexů ženě.
Jak probíhá těhotenství u infikované ženy
Vývoj infekce je neustále dynamicky sledován. Plod je pečlivě vyšetřen při plánovaném ultrazvuku, který by měl být proveden minimálně třikrát. Příznaky intrauterinní infekce mohou zahrnovat:
- Zavěšení v plodová voda Ach;
- Malý nebo polyhydramnion;
- Ztluštění placenty;
- Cysta mozku u dítěte.
Lékař musí provést klinické vyšetření genitálií, které pomůže identifikovat lokalizovaná ložiska herpetické infekce. Nejméně 14 dní před porodem jsou rizikové ženy hospitalizovány a z děložního hrdla je odebrán hlen na rozbor.
Léčba je zaměřena na:
- Úleva od příznaků a zkrácení trvání akutního stádia;
- Urychlení procesu hojení;
- Prevence relapsu.
Virus nelze zcela vyléčit, protože zůstává v bazálních gangliích po zbytek života. Jediná věc, kterou lze pomocí terapie udělat, je odstranit charakteristické příznaky a snížit riziko relapsu.
S virem v krvi těhotných žen můžete bojovat pomocí specifické chemoterapie. Mezi tyto léky patří: "Acyclovir", "Danavir", "Famaciklovir" a "Valtrex". Samoléčba je nebezpečná a může způsobit smrt embrya v jakékoli fázi těhotenství.
Žije v těle každého druhého člověka. Těhotné ženy se jím mohou nakazit jak během porodu, tak i před ním. V prvním případě se intrauterinní infekce vyskytuje v 30-50% případů a ve druhém - v 6%. Bylo prokázáno, že infekce tímto virem v prvních týdnech těhotenství provokuje u 30 % žen Spontánní potrat a ve druhém a třetím trimestru se to stane 50 %. pozdní potrat. Každé 4. dítě, které bylo infikováno herpesem in utero, má latentní nosičství viru a dysfunkční poruchy, které se objevují s věkem. 70 % novorozenců se rodí již nemocných s oparem, pokud má matka jeho atypickou nebo asymptomatickou formu.
Důležité:každá žena by měla vědět, že herpes během těhotenství lze léčit. A dělají to v jakémkoli období těhotenství. Preventivní opatření a terapie by měly být zahájeny co nejdříve, aby se předešlo komplikacím.
Herpes virus se v těle začíná aktivovat, když je snížena imunitní obrana těla. Těhotné ženy jsou v tomto ohledu obzvláště zranitelné.
Obsah:Proč je herpes nebezpečný během těhotenství?
Během těhotenství musí žena podstoupit krevní test, který je považován za nejnebezpečnější pro její nenarozené dítě. Dva z nich jsou a . Jsou to oba typy herpesu a nemají negativní vliv na ženě samotné, na rozdíl od plodu. Tyto viry obcházejí placentární bariéru a nepříznivě ovlivňují nenarozené dítě. Důsledky takové infekce přímo závisí na gestačním věku a období těhotenství.
Rizika pro plod
Teratogenní účinek viru je nejvyšší v prvním trimestru, kdy se ještě nevytvořila placenta, což má za následek vznik tzv. jiný druh defekty mnoha orgánů a systémů. Hlavní cíle jsou nervové a srdeční cévní systém, játra. Když je dítě infikováno, je možný vývoj takových patologií.:
Poznámka:pravděpodobnost nakažení oparem u plodu během těhotenství ve skutečnosti není tak vysoká. Maximální nebezpečí představuje primární infekce virem 2. typu matky, kdy je riziko jeho přenosu 50%, a také období exacerbace herpesu v chronické formě při jeho uvolňování do krve.
Obvykle k infekci dochází během porodu, a to jak přirozeným, tak císařským řezem.
Rizika pro matku
U těhotné ženy může herpes způsobit takové komplikace:
- ukončení těhotenství ve formě časného a pozdního potratu;
- zmrazení plodu;
- narození mrtvého dítěte;
- předčasný porod.
 Zvláštní nebezpečí je hamerické těhotenství, pak je plod již mrtvý, ale k jeho odmítnutí a vypuzení z dutiny děložní nedošlo. V tomto případě se žena může cítit normálně, zatímco produkty rozpadu embrya způsobují intoxikaci ženského těla. To provokuje, .
Zvláštní nebezpečí je hamerické těhotenství, pak je plod již mrtvý, ale k jeho odmítnutí a vypuzení z dutiny děložní nedošlo. V tomto případě se žena může cítit normálně, zatímco produkty rozpadu embrya způsobují intoxikaci ženského těla. To provokuje, .
Přesto porod zdravé dítě v přítomnosti oparu je zcela reálná, protože hlavním faktorem ochrany plodu v tento případ- Jsou to mateřské protilátky proti viru, které jsou aktivní i po porodu několik měsíců.
Herpes typu 1 v těhotenství a jeho léčba
 Jde také o virózu, která se projevuje vyrážkami na sliznicích a kůži kolem rtů a nosu. Vyrážka vypadá jako bubliny s kapalinou, které způsobují svědění a bolest a po otevření zanechávají erozi a krusty. Často se poprvé projevuje u žen v období porodu. V této situaci nehrozí žádné přímé ohrožení plodu, ale také neexistuje 100% záruka, že se virus nedostane do jeho těla hematogenní cestou.
Jde také o virózu, která se projevuje vyrážkami na sliznicích a kůži kolem rtů a nosu. Vyrážka vypadá jako bubliny s kapalinou, které způsobují svědění a bolest a po otevření zanechávají erozi a krusty. Často se poprvé projevuje u žen v období porodu. V této situaci nehrozí žádné přímé ohrožení plodu, ale také neexistuje 100% záruka, že se virus nedostane do jeho těla hematogenní cestou.
Pokud jsou na rtech ženy jednotlivé vyrážky, nebojte se, protože to není hrozná hrozba pro vyvíjející se dítě. V takových případech stačí k poražení herpesu přirozený imunitní obranný mechanismus.
V každém případě za přítomnosti herpetických erupcí jakékoli lokalizace stojí za to navštívit lékaře, aby posoudil skutečný stupeň rizika pro plod a v případě potřeby předepsal terapii. Obvykle se léčba snižuje na zvýšení imunity ženy předepisováním imunoglobulinů, které jsou povoleny během těhotenství, stejně jako vitamíny.
Neexistuje žádný lék, který by herpes vyléčil. Prostředky používané k prevenci výskytu vyrážek a jejich šíření. Zejména je předepsána lokální léčba v podobě aplikace Panavir gelu, který je jedním z mála léků schválených pro použití v těhotenství. Aplikuje se na vyrážky až 5x denně. Z fondů tradiční medicína použijte kauterizaci propolisovým nálevem, jedlový olej, (lékárna),.
Herpes typu 2 (genitální herpes) v těhotenství a jeho léčba
S potvrzeným oparem typu 2 během těhotenství, zejména pokud byl zjištěn poprvé, lékař určitě předepíše léčbu. Pomůže zastavit reprodukci viru, čímž se sníží pravděpodobnost jeho přenosu na plod. V praxi jsou antiherpetika indikována v období exacerbace po 36 týdnech. Obvykle se předepisuje:
- famciclovir;
- valaciklovir;
Dávkování, četnost a způsob aplikace vždy stanoví individuálně ošetřující lékař. Průběh terapie je až 2-3 týdny. Výše uvedené prostředky jsou bezpečné třídy B během těhotenství. To znamená, že během studie na zvířatech nebyl zaznamenán jejich negativní vliv na plod, ale neexistují přesné údaje o jejich vlivu na těhotenství u lidí.
Herpes typu 3 (plané neštovice) v těhotenství a jeho léčba
Tento typ viru způsobuje primární kontakt, a pokud s ním žena již onemocněla, pak je herpes Zoster sekundární. V prvním případě bude obraz charakteristické vyrážky po celém těle se svěděním a erozemi v místě puchýřů. Ve druhém se objeví vyrážka podél velkých nervů (na břiše, zádech, končetinách, hlavě) a způsobuje silnou bolest.
Skutečná hrozba existuje, pokud se žena poprvé nakazí planými neštovicemi během těhotenství, protože nemá aktivní imunitu vůči této nemoci.
Poznámka:studie prokázaly, že plané neštovice u těhotné ženy po kontaktu s nemocnou osobou jsou pro plod nebezpečnější než plané neštovice, které se vyvinuly v důsledku kontaktu s nemocným pásovým oparem.
Proto je při výskytu vyrážky podobné herpes zoster důležité co nejdříve kontaktovat odborníka na infekční onemocnění. Při potvrzení diagnózy je jmenování Acycloviru indikováno k zastavení reprodukce viru, aby se snížilo riziko komplikací. Také při absenci imunity vůči planým neštovicím je indikováno zavedení antiherpesového séra, zejména pokud měla žena kontakt s pacientem s planými neštovicemi nebo pásovým oparem. Aby bylo jeho zavedení účinné, mělo by to být provedeno do 4-5 dnů po kontaktu s pacientem.
Herpes 4. typu (virus Epstein-Barrové) během těhotenství a jeho léčba
 Tento typ způsobuje takovou patologii jako. To druhé zase provokuje. Jakmile je v těle, zůstává v něm navždy a pravidelně se projevuje, když je imunitní obrana snížena. Udeří vnitřní orgány, nervové a lymfatické tkáně, vyznačuje se pomalým průběhem.
Tento typ způsobuje takovou patologii jako. To druhé zase provokuje. Jakmile je v těle, zůstává v něm navždy a pravidelně se projevuje, když je imunitní obrana snížena. Udeří vnitřní orgány, nervové a lymfatické tkáně, vyznačuje se pomalým průběhem.
Infekce s ním během těhotenství je nebezpečnější než před ním, protože důsledky v tomto případě mohou být zcela odlišné. Je to dáno tím, že přítomnost protilátek proti viru v krvi matky ochrání i plod při opakovaném kontaktu s tímto typem oparu před vývojovými vadami, intrauterinní smrt. Pokud je virus Epstein-Barrové v těle ženy v latentní formě, pak nezpůsobuje potraty a abnormality plodu, není přenášen na dítě. To znamená, že má asymptomatický průběh nebo typický obraz mírného stupně.
U 0,1 % infikovaných žen na pozadí již existující imunodeficience probíhá v akutní formě a nazývá se infekční mononukleóza. V důsledku toho lze pozorovat zotavení, chronickou infekci nebo asymptomatické přenášení viru. Vše závisí na stavu imunity těhotné ženy. Ve vztahu k plodu může EBV vyvolat takové patologie:
- chroniosepse recidivujícího typu;
- předčasné ukončení těhotenství;
- porazit nervový systém;
- hepatopatie;
- fetální hypotrofie;
- patologie orgánů zraku;
- syndrom respirační tísně.
Při intrauterinní infekci plodu a latentní infekci se po narození může u dítěte rozvinout lymfadenopatie, hepato- a splenomegalie. Léčba se provádí pouze v případě klinicky vyjádřených příznaků v nemocnici.
Herpes 5. typu (cytomegalovirus) během těhotenství a jeho léčba
To je ten, který má velkou afinitu ke slezině, játrům a nervové tkáni. Tento typ oparu může nepříznivě ovlivnit těhotenství, protože prochází placentární bariérou. Hlavní způsoby jeho přenosu: kontaktní a vzduchem. Dnes je příčinou úmrtí novorozenců a novorozeneckých patologií často cytomegalovirus. On vyvolává vývoj různých vad:
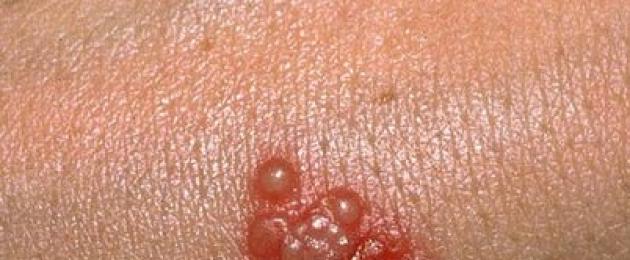
Herpes simplex- virové onemocnění, jehož příznakem je výskyt vezikul (vezikuly) s průhledným obsahem. Také s exacerbací této patologie si pacienti stěžují na pocit pálení a svědění kůže. Většina populace je přenašečem herpetických virů, ale ne každý má po infekci známky onemocnění.
Herpes během těhotenství může způsobit nebezpečné komplikace jako je intrauterinní infekce, vrozené patologie a dokonce smrt plodu. Na pozadí přirozeného poklesu imunity nastávající matky, dobré podmínky pro exacerbaci. Pokud žena nebyla přenašečkou viru před těhotenstvím, během těhotenství se výrazně zvyšuje šance na infekci.
Typy herpesu
Herpes simplex způsobuje dva typy virů: virus herpes simplex typu 1(zkráceně HSV-1) a virus herpes simplex typu 2(zkráceně HSV-2). Jejich hlavní rozdíl spočívá v lokalizaci exacerbací infekce.HSV-1 je příčinou vyrážek na rtech, kterým se lidově říká „nachlazení“. Také tento mikroorganismus může způsobit puchýře v nose, na dásních a na obličeji. HSV-2 se také nazývá "genitální herpes", protože způsobuje vyrážky v intimní oblasti.
Na pozadí silného poklesu imunity (s infekcí HIV, s vrozenými anomáliemi v syntéze protilátek atd.) mohou oba typy virů způsobit generalizované infekce. Jejich projevy jsou vyrážky na všem kůže, oční herpes, léze CNS. Poslední typ infekce je nejnebezpečnější, přispívá k zapojení mozku a jeho membrán do onemocnění.
Další typy mikroorganismů patří do rodiny herpetických virů:
- původce herpes zoster;
- původce infekční mononukleózy;
- cytomegaloviru.
Příčiny
Hlavním zdrojem herpetické infekce je člověk v akutním stadiu, kdy má charakteristické vyrážky na obličeji nebo na genitáliích. Je také možné přenést patogen při přenášení mikroorganismu, ale tento typ infekce je vzácný. Nejčastěji dochází k infekci kontaktem.- líbáním nebo jiným dotykem obličeje virem prvního typu nebo při pohlavním styku s herpesem druhého typu.Existuje také možnost infekce při sdílení sklenic a jiných příborů, zubních kartáčků, ručníků atd. Herpes virus po vstupu do těla proniká do nervových zakončení kůže, přesouvá se po nich do ganglia (ganglion), kde se natrvalo zakoření v DNA hostitele. Z tohoto důvodu je nemožné se z této nemoci úplně zotavit.
Recidiva herpesu se může objevit náhle bez působení provokujících faktorů, ale nejčastěji se vyskytuje na pozadí poklesu obranyschopnosti těla. Virus se začíná aktivně dělit v nervovém uzlu, poté prochází vlákny do kůže, kde vyvolává lokální projevy – vezikuly s tekutým obsahem. Postupem času se ve zdravém těle vytváří imunita, díky níž jsou relapsy pozorovány mnohem méně často nebo se vůbec nevyskytují.
Vliv herpes viru typu 1 na těhotenství
Herpes na rtu nebo nosu během těhotenství nepředstavuje silnou hrozbu pro tělo nenarozeného dítěte, pokud byla matka infikována virem před početím. Při dlouhém průběhu onemocnění ženské tělo produkuje specifické protilátky, které chrání plod před infekcí. Infekce je možná pouze za přítomnosti závažných patologií imunitního systému - HIV, leukémie atd.Poprvé herpes v raném těhotenství představuje vážnou hrozbu pro zdraví nenarozeného dítěte. V 1. trimestru se tvoří všechny hlavní orgány embrya – ledviny, srdce, mozek, plíce, játra, gastrointestinální trakt.
Také v tomto období nefunguje placenta – hlavní ochranný faktor plodu. Proto průnik herpetického viru do těla nenarozeného dítěte může přispět k rozvoji vrozených anomálií, někdy neslučitelných se životem. Při infekci je také možná intrauterinní smrt embrya a spontánní potrat. Možnost nákazy nelze předvídat, pohybuje se od 40 do 70 %.
Pozornost! Poprvé je herpes v gestačním věku do 6 měsíců indikací k lékařskému přerušení, protože toto onemocnění přispívá k rozvoji závažných malformací u plodu.
Infekce herpes simplex ve 2. trimestru je stejně nebezpečná jako v dřívějších obdobích. Důsledky infekce jsou intrauterinní smrt plodu a vrozené patologie. Od 12. týdne těhotenství však začíná placenta plnit svou ochrannou funkci, takže pravděpodobnost průniku viru k nenarozenému dítěti je asi 30–40 %.
Když se herpes poprvé objevil na obličeji ve 3. trimestru těhotenství, je šance na infekci plodu asi 40%. V důsledku infekce je možný vývoj patologií nervového systému, hluchoty, slepoty, zpomalení růstu a vývoje. Často v pozdním těhotenství, kdy je plod infikován, jsou pozorovány patologie plodové vody a předčasný porod.

Vliv herpes viru typu 2 na těhotenství
Opakovaný herpes na stydkých pyscích nemá na průběh těhotenství závažný vliv. V přítomnosti mateřských protilátek je plod chráněn. Pravděpodobnost vzestupné infekce u vaginálního a cervikálního (na děložním čípku) herpesu je však o něco vyšší než u vyrážek na zevním genitálu.Genitální herpes má poprvé přibližně stejnou pravděpodobnost infekce ve všech trimestrech těhotenství. Onemocnění může vést ke stejným následkům jako infekce HSV-1.
Recidiva genitálního herpesu posledních týdnech těhotenství může způsobit infekci plodu během přirozený porod. Proto před nimi musí žena podstoupit léčebný postup, aby se nemoc přenesla do latentního stádia. Pokud terapie nepomůže nebo se genitální herpes objeví několik dní před porodem, doporučuje se operativní porod císařským řezem.
vrozený herpes
Při intrauterinní infekci plodu, nebo při porodu u matky s aktivním stádiem onemocnění, se u dítěte může objevit vrozený herpes. Tato závažná patologie je charakterizována následujícími příznaky:- hydrocefalus (hromadění tekutiny v mozku a jeho membránách);
- vrozená cirhóza a hepatitida;
- slepota, šedý zákal;
- vrozená virová pneumonie;
- vážné poškození kůže;
- sepse (cirkulace mikroorganismů v krvi);
- poškození nadledvin.
Léčba herpesu
Pokud se objeví známky opětovného výskytu infekce, žena by se měla okamžitě poradit s lékařem. V případě potvrzení diagnózy je zvolena vícesložková léčba herpesu v těhotenství včetně antivirových a imunomodulačních léků.Moderní lék na herpes, vyráběný ve formě masti, vaginálních čípků a roztoku pro intravenózní použití. Lék podporuje rychlejší hojení váčků a zvyšuje imunitu oslabeného ženského těla. Mast lze používat v jakékoli fázi těhotenství, čípky jsou schváleny k použití od druhého trimestru. Při generalizaci infekčního procesu se ze zdravotních důvodů doporučuje roztok k intravenóznímu podání.
Acyclovir je antivirotikum účinné proti viru herpes simplex. V těhotenství je indikováno lokální použití. léčivý přípravek ve formě krému. Také u závažných infekcí je možné intravenózní systémové použití Acycloviru. Dáno léky je lékem volby pro vrozený herpes.
Kromě uvedených léků se při léčbě herpesu u těhotných žen aktivně používají místní interferony. Odborníci také doporučují ošetřete postižená místa vitamínem E, který podporuje rychlou regeneraci epitelu. K posílení imunitního systému by nastávající matky měly jíst vyváženou stravu, včetně čerstvé zeleniny, ovoce a bobulovin ve stravě.

Prevence
Pokud žena nebyla před těhotenstvím infikována herpes virem, po početí se musí pečlivě chránit před infekcí. V žádném případě by budoucí matka neměla líbat, objímat, jíst ze stejného jídla s osobou, která má známky aktivní nemoci. Také při styku s nestálým partnerem je povinné používání bariérových ochranných prostředků. Pokud měl manžel již dříve známky genitálního herpesu, měl by se používat kondom a během těhotenství je lepší se sexuálního života úplně zdržet.Pokud se v anamnéze vyskytly herpetické erupce, doporučuje se ženě posílit imunitní systém, protože těhotenství je silným provokujícím faktorem pro rozvoj infekcí. Nastávající matka musí dělat klidné sporty: gymnastiku, plavání. Ženě se doporučuje, aby přehodnotila svůj jídelníček a zařadila co nejvíce libového masa, ryb, zeleniny, ovoce a obilovin.
Po konzultaci s lékařem si můžete vybrat vitamínový komplex zaměřený na zvýšení obranyschopnosti těla. Při častých recidivách herpesu před zamýšleným početím se doporučuje imunostimulační léčba. Zahrnuje moderní léky, které podporují syntézu vlastních protilátek, které chrání tělo před herpes virem a jinými infekčními agens.
Herpes infekce je běžné onemocnění způsobené rodinou herpesvirů. Při infekci se bakterie dostane do buňky a změní ji na genetické úrovni. S nemocí si poradí pouze organismus s vyvinutou imunitní obranou zaměřenou na rozpoznání a zničení modifikovaných buněk.
Hormonální změny, nestabilní emoční stav výrazně oslabují imunitu nastávajících maminek, činí je bezbrannými proti zákeřnému viru. Nebezpečí nelze podceňovat: virus může vyvolat vážné malformace.
Příčiny herpesu během těhotenství
Infekce herpetickou infekcí se vyskytuje vzdušnými kapkami nebo kontaktem (včetně domácnosti). Herpes může být v těle ženy v latentním stavu po dlouhou dobu, aniž by se projevil. K aktivaci viru na pozadí oslabené imunity přispívá řada faktorů:
- hypotermie nebo dlouhý pobyt v horkém klimatu;
- virová onemocnění (SARS);
- , přepracování, nervové zhroucení;
- nesprávná výživa.
Příznaky herpetické infekce u těhotných žen
Příznaky oparu nejsou jednoznačné: projev může být individuální.
Nejtypičtější příznaky viru herpes simplex typu 1 nebo 2 (genitální) jsou:
- vzhled vyrážky ve formě bublin na rtech, nosní záhyb, sliznice očí;
- bolestivé vyrážky na genitáliích, zarudnutí kůže, svědění (s genitálním oparem);
- příznaky nachlazení: horečka, slabost, zimnice.
Přesná diagnóza pomůže provést krevní test na imunoglobuliny Ig G a Ig M.
Diagnostika herpesu v časném a pozdním těhotenství
Těhotná žena při prvním příznaku herpesu by se měla poradit s lékařem.
Důležité V časných stádiích je nutné podstoupit krevní test na imunoglobuliny (Ig). Analýza ukáže přítomnost virového patogenu v těle, určí, zda je infekce primární (Ig M) nebo rekurentní (Ig G).
Je možné diagnostikovat virus s víceúrovňovým laboratorní výzkum, to zahrnuje:
Herpes po porodu: aby bylo miminko zdravé
Riziko infekce dítěte od matky při průchodu porodními cestami je velmi vysoké. K přenosu viru dochází v důsledku traumatu porodních cest a kůže dítěte, zvláště pokud došlo k instrumentálnímu zásahu. Dítě se může narodit s kožními vředy, šedým zákalem a jinými závažnými lézemi.
Ke snížení rizika infekce je ženě podávána antiseptická léčba porodních cest. V některých případech jmenovat C-sekce, ale operace není zárukou vyloučení perinatální infekce.
Příznaky herpesu se u novorozence mohou objevit po několika dnech:
- bublinkové vyrážky;
- přerušované dýchání;
- zvýšená teplota.
U předčasně narozených dětí se mohou objevit známky poškození mozku (herpetická encefalitida): ospalost, křeče.
Léčba závisí na závažnosti onemocnění. Obvykle budou předepsány léky ke zvýšení imunity, potlačení vitální aktivity patogenních mikroorganismů a zlepšení cerebrální cirkulace. Ženě je nabídnuto, aby pokračovala v užívání Acycloviru. Stejný lék je podáván dítěti.
Důležité Neodmítejte lékařská opatření předepsaná lékařem. Včasná terapie herpesu dává dobrou šanci zachránit zdraví a život dítěte.
Těhotenství je přirozený proces v životě ženy. Aby proběhl snadno a bez komplikací, je potřeba vytvořit v těle zdravé prostředí a léčit některá onemocnění. To platí i pro dva běžné viry – HSV a CMV.
HSV během těhotenství je nebezpečný stav, který vyžaduje lékařskou intervenci. Zkratka znamená virus herpes simplex. Pro dospělého to není nebezpečné, ale dítěti může ublížit. Existují dva typy poškození - jedno je pohlavně přenosné a představuje nebezpečí pro plod, protože je lokalizováno ve sliznici pohlavních orgánů. Druhý je bezpečný při provádění určitých preventivních opatření. Článek bude studovat rysy laboratorní diagnostiky infekce, interpretaci výsledků a soubor terapeutických opatření.
Riziko přenosu viru na dítě závisí do značné míry na délce trvání infekce. Například, pokud je období 20 týdnů, pak je pravděpodobnost infekce dítěte nízká, ale pokud k tomu dojde, těhotenství bude mít za následek těžké následky včetně potratu. Pokud se žena nakazí ve třetím trimestru, zvyšuje se pravděpodobnost ohrožení, protože k přenosu HSV dochází v 50 % situací. Existují tři způsoby, jak infikovat dítě:
- během těhotenství v děloze;
- během porodu;
- po porodu.

V 90 % dochází k přenosu infekce během porodu za přítomnosti vyrážky v genitální oblasti rodící ženy. Stejná statistika je u přenosu cytomegaloviru – CMV.
Plánování těhotenství u nositelek HSV
Aby se předešlo komplikacím během těhotenství, lékaři doporučují plánovat těhotenství. V případě potřeby může žena podstoupit testy. Diagnóza HSV se vztahuje na standardní vyšetření, protože toto onemocnění má pro dítě nebezpečné následky spolu s toxoplazmózou, zarděnkami a cytomegalovirem. Pokud předem získáte informace o přítomnosti těchto patogenů, můžete být vyléčeni a chránit budoucí ložisko dítěte před různými komplikacemi. Rozborem by měla projít nejen nastávající maminka, ale i budoucí tatínek.
CMV infekce těhotné ženy: nebezpečí pro plod
V případě primární infekce se plod infikuje ve 40 % situací. Pokud mluvíme o reaktivaci aktuální infekce, pak se pravděpodobnost onemocnění dítěte snižuje a je pouze 2 %. Vrozená CMV infekce se vyskytuje u 2 % všech narozených dětí.

Existuje několik důvodů, které přispívají k přenosu viru na plod:
- prostřednictvím semenné tekutiny muže;
- průnik z endometria, cervikálního kanálu;
- přes placentu;
- při pracovní činnosti.
V moderních studiích se pravděpodobnost cest infekce odhaduje odlišně. Pokud se onemocnění vyskytlo u těhotných žen a bylo přeneseno na plod, může to vést k následujícím patologickým stavům:
- narození předčasně narozeného dítěte;
- vývoj infekčního procesu: mrtvé narození, svévolný potrat, neplodení dítěte;
- projev vrozené formy CMVI u novorozence, který je doprovázen různými defekty ve formě žloutenky, hepatitidy, kýly v tříslech, deformace;
- narození dítěte s infekcí, která se projeví ne v prvních měsících života, ale později.
Pokud je tedy matka nositelkou tohoto onemocnění, jsou rizika pro plod vysoká. To je důvod, proč je třeba těhotenství plánovat.

Příznaky a známky infekce
HSV a CMV jsou běžné viry, které se nejčastěji a s největší pravděpodobností přenášejí na plod. Pediatři hovoří o statistikách, ve kterých se asi 1 % dětí narodí s již přítomnou infekcí. Někteří novorozenci nemají žádné závažné příznaky a problémy spojené s onemocněním je vůbec netrápí. Ale část dětí narozených s CMV nebo HSV trpí celoživotními zdravotními problémy. Mezi hlavní příznaky, které se vyskytují u pacientů, patří:
- celková malátnost, častá slabost;
- hluchota
- zvýšení tělesné teploty;
- vnější vady;
- zaostalost v duševním a fyzickém vývoji;
- častý výskyt nachlazení.
U nastávající matky způsobuje virus prvního typu výskyt bolestivých vyrážek ve formě bublin, které se tvoří na rtech. K infekci samotným virem obvykle dochází v nízký věk a několik let se nemusí nijak projevit. Způsoby přenosu – sdílení nádobí s přenašečem nemoci, polibek.

Druhý typ viru je doprovázen vyrážkami v oblasti genitálií, proto se nazývá genitální herpes. Toto onemocnění se může nakazit pouze pohlavním stykem. Oba viry jsou nebezpečné, ale ten druhý je nejzávažnější.
Laboratorní diagnostika
Diagnostický proces zahrnuje povinnou analýzu protilátek proti tomuto viru 1. a 2. typu. Rozluštit je může pouze odborník. Ale abyste měli obecnou představu, musíte vědět:
- V negativní výsledek IgG i IgM jsou negativní. To znamená, že žena je 100% zdravá a virus není v těle obsažen. Není důvod k obavám, ale aby se zabránilo infekci, stojí za to přijmout preventivní opatření.
- Pokud je IgG pozitivní, zatímco IgM je negativní, znamená to, že v těle je virus, ale byla vyvinuta silná imunita. V tomto případě je možné plánování těhotenství, riziko infekce dítěte v děloze je 3%.
- Pokud je IgG negativní a IgM je pozitivní, znamená to nedávný nástup infekce a nepřítomnost stabilní imunitní obrany. Doporučuje se domluvit si schůzku s odborníkem na infekční onemocnění a těhotenství odložit.
- Pokud jsou oba indikátory pozitivní, je třeba zvážit dva scénáře: k infekci došlo nedávno nebo před dlouhou dobou, ale virus se stal aktivnějším. Nejlepší je oddálit početí, dokud nebude provedena kvalitní antivirová terapie.

Na základě výsledků laboratorní diagnostiky lze usuzovat na přítomnost či nepřítomnost onemocnění a jeho závažnost.
Průběh těhotenství s potvrzeným přenosem HSV
Pokud se progrese viru projevila před okamžikem početí, a jsou primární, s opakovanými záněty, jsou rizika minimální. K potvrzení diagnózy musí žena navštívit svého lékaře. Prostřednictvím výsledků bude stanovena úroveň imunitní ochrany a míra rizika pro dítě. V těhotenství komplikovaném příznaky ve formě vyrážky je předepsán acyklovir. Dávkování a trvání léčby stanoví lékař individuálně.
Porod u žen infikovaných HSV, CMV
Úspěšnost porodu v případě recidivujícího onemocnění závisí na řadě faktorů. Největší nebezpečí číhá u genitálního oparu, zejména v případě primární infekce v posledních týdnech. Vzhledem k tomu, že vyrážka v oblasti genitálií zvyšuje riziko infekce dítěte, lékaři mohou nastolit otázku císařského řezu.

Prevence infekce
Aby onemocnění HSV a CMV obešlo budoucí rodící ženu, je třeba přijmout několik kategorických opatření:
- Nepijte nápoje a nejezte jídlo pro jiné lidi.
- Vždy se snažte používat samostatné náčiní, protože infekce může být přenášena předměty - vidličkami, lžícemi, hrnky. Toto doporučení je důležité dodržovat, pokud se příznaky onemocnění projeví u některého z rodinných příslušníků.
- Vyhněte se kontaktu s lidmi, kteří mají charakteristické příznaky onemocnění HSV. Zejména je nemůžete líbat, používat běžné nádobí a předměty osobní hygieny, kosmetiku, ručníky, povlaky na polštáře, rtěnky.
- Pokud člověk jednou takovou nemoc prodělal a virus se náhle reaktivoval, je lepší se po dobu plodu zdržet orálního a klasického sexu nebo použít bariérovou ochranu. Toto pravidlo je důležité dodržovat u závažných vyrážek na genitáliích.
- Pokud jsou zjištěny příznaky onemocnění, okamžitě vyhledejte lékaře.
CMV a HSV jsou závažná onemocnění a mohou představovat vážnou hrozbu pro plod, zejména při absenci preventivních opatření. Před plánováním těhotenství je proto vhodné podstoupit všechny testy na typy takových onemocnění.
- V kontaktu s 0
- Google+ 0
- OK 0
- Facebook 0